Suvestinė redakcija nuo 2011-07-29 iki 2011-08-12
Įsakymas paskelbtas: Žin. 2002, Nr. 90-3880, i. k. 1022250ISAK00000422
LIETUVOS RESPUBLIKOS SVEIKATOS APSAUGOS MINISTRAS
Į S A K Y M A S
DĖL LIGŲ DIAGNOSTIKOS BEI AMBULATORINIO GYDYMO, KOMPENSUOJAMO IŠ PRIVALOMOJO SVEIKATOS DRAUDIMO FONDO BIUDŽETO, METODIKŲ PATVIRTINIMO
2002 m. rugpjūčio 14 d. nr. 422
Vilnius
Vykdydamas lietuvos respublikos vyriausybės 2001 m. Gruodžio 22 d. Nutarimą nr. 1595 „Dėl lietuvos respublikos vyriausybės 2000 m. Sausio 24 d. Nutarimo nr. 84 „dėl ambulatoriniam gydymui skirtų vaistų, kompensuojamų iš privalomojo sveikatos draudimo fondo biudžeto lėšų, bazinių kainų apskaičiavimo tvarkos patvirtinimo“ dalinio pakeitimo“ (žin., 2001, nr. 108-3957):
1. Tvirtinu pridedamas ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš privalomojo sveikatos draudimo fondo lėšų, metodikas:
1.3. Neteko galios nuo 2011-04-03
Punkto naikinimas:
Nr. V-303, 2011-03-29, Žin. 2011, Nr. 39-1898 (2011-04-02), i. k. 1112250ISAK000V-303
1.4. Neteko galios nuo 2010-11-25
Punkto naikinimas:
Nr. V-985, 2010-11-15, Žin. 2010, Nr. 138-7080 (2010-11-24), i. k. 1102250ISAK000V-985
1.6. Neteko galios nuo 2011-07-29
Punkto naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
1.7. Neteko galios nuo 2009-03-01
Punkto naikinimas:
Nr. V-127, 2009-02-20, Žin. 2009, Nr. 23-920 (2009-02-28), i. k. 1092250ISAK000V-127
3. Nustatau, kad išrašant kompensuojamuosius vaistus šiomis metodikomis vadovautis nuo 2002 m. Spalio 1 d.
PATVIRTINTA
Lietuvos Respublikos
sveikatos apsaugos ministro
2002 m. rugpjūčio 14 d. įsakymu Nr. 422
(Lietuvos Respublikos
sveikatos apsaugos ministro
2005 m. kovo 4 d. įsakymo Nr. V-152
redakcija)
CUKRINIO DIABETO DIAGNOSTIKOS Ir AMBULATORINIO GYDYMO, KOMPENSUOJAMO IŠ PRIVALOMOJO SVEIKATOS DRAUDIMO FONDO BIUDŽETO, METODIKA
I. CUKRINIO DIABETO DIAGNOSTIKA
1. Cukrinio diabeto diagnozė nustatoma:
2. Cukrinio diabeto diagnozė nekelia abejonių tik tada, kai nustatomi specifiniai diabeto simptomai ir ryški hiperglikemija.
3. Jei diabetui būdingų simptomų nėra, tai vienas glikemijos tyrimas negali būti laikomas kriterijumi diagnozei nustatyti. Tokiu atveju diagnozė patvirtinama pagal du ar daugiau, tačiau ne tą pačią dieną atliktus tyrimus, rodančius patologinę glikemiją.
4. Pirmo tipo diabeto eiga dažniausiai audringa: poliurija, polifagija, polidipsija, svorio kritimas, regėjimo sutrikimai. Atliekant tyrimą randama hiperglikemija, polinkis ketonurijai.
5. Antro tipo diabetas dažnai nustatomas pavėluotai, nes 20–50 proc. pacientų jau yra pasireiškusios komplikacijos. Todėl labai svarbu laiku diagnozuoti šio tipo diabetą. Sergant antro tipo diabetu simptomų dažnai nenustatoma. Dažniausi simptomai: regėjimo sutrikimas (neaiškus matymas), šlapimo takų infekcija, infekcija mielių grybeliu, sausa niežtinti oda, galūnių tirpimas ar dilgčiojimas, nuolatinis nuovargis ir kt. Nepastovūs simptomai: padažnėjęs ar naktinis šlapinimasis, troškulys ar padidėjęs apetitas, svorio netekimas ir kt. Ketonų šlapime dažniausiai nenustatoma.
6. Antro tipo cukriniu diabetu gali susirgti bet kokio amžiaus asmenys (tiek suaugusieji, tiek ir vaikai), tačiau dažniausiai jis nustatomas vyresnio amžiaus asmenims.
7. Aktyvus antro tipo cukrinio diabeto išaiškinimas:
7.1. aktyviai antro tipo cukrinio diabeto reikia ieškoti vyresniems nei 45 metų amžiaus asmenims, kuriems būdingas bent vienas iš šių rizikos veiksnių:
7.1.1. padidėjusi kūno masė (KMI ³ 27 kg/m2) arba liemens apimtis: vyrų – ³ 102 cm, moterų – ³ 88 cm;
7.1.5. didelio tankio lipoproteidų (toliau – DTL) £ 0,9 mmol/l ir/ar trigliceridų (toliau – Tg) ³ 2,2 mmol/l kiekis;
8. Kad būtų išvengta diabeto hiperdiagnostikos, negalima diabeto nustatyti vadovaujantis vien tik gliukozurijos ar gliukozės kiekiu kapiliariniame kraujyje. Diabeto diagnozė turi būti patvirtinta laboratorijoje nustatant gliukozės kiekį kraujo plazmoje (nesant galimybės tirti plazmą – bent kraujo serumą pagal laboratorinio tyrimo standartą). Pacientui, sergančiam antro tipo cukriniu diabetu, per 3 mėnesius turi būti suteikta gydytojo endokrinologo konsultacija dėl galimos diabeto gydymo korekcijos ir diabetinių komplikacijų diagnostikos bei gydymo. Diagnozavus pirmo tipo cukrinį diabetą, pacientas nedelsiant turi būti siunčiamas konsultuotis pas gydytoją endokrinologą.
9. Diagnostiniai kriterijai pateikti 1 lentelėje:
Cukrinio diabeto, gliukozės tolerancijos sutrikimų ir sutrikusios glikemijos nevalgius diagnostiniai kriterijai
1 lentelė
| Diagnozė ir jos nustatymo sąlygos |
Glikemija (mmol/l) |
|||
| Kraujyje |
Kraujo plazmoje |
|||
| Veniniame |
Kapiliariniame |
Veninėje |
Kapiliarinėje |
|
| Cukrinis diabetas: glikemija nevalgius arba praėjus 2 val. po 75 g* gliukozės krūvio, arba abu kriterijai |
³6,1
³10,0 |
³6,1
³11,1 |
³7,0
³11,1 |
³7,0
³12,2 |
| Gliukozės tolerancijos sutrikimas glikemija nevalgius (jei tirta) ir praėjus 2 val. po 75 g gliukozės krūvio |
<6,1
³6,7 ir <10,0 |
<6,1
³7,8 ir <11,1 |
<7,0
³7,8 ir <11,1 |
<7,0
³8,9 ir <12,2 |
| Sutrikusi glikemija nevalgius glikemija nevalgius ir praėjus 2 val. po 75 g gliukozės krūvio (jei tirta) |
³5,6 ir <6,1
<6,7 |
³5,6 ir <6,1
<7,8 |
³6,1 ir <7,0
<7,8 |
³6,1 ir <7,0
<8,9 |
10. Jei neaišku, koks yra diabeto tipas ir kokį parinkti gydymą, rekomenduojama atlikti C peptido ir/ar insulino tyrimą (sprendžia gydytojas endokrinologas).
11. Gliukozės kiekio kraujyje (veniniame ar kapiliariniame) tyrimas atliekamas atrenkant žmones, kuriems galima nustatyti angliavandenių apykaitos sutrikimus. Diabeto kontrolei ir savikontrolei taip pat pakanka kapiliarinio kraujo glikemijos, nustatytos individualiu glikemijos matavimo aparatu, tyrimo. Individualaus glikemijos matavimo aparato rodmenimis gali būti remiamasi ir atliekant pacientų atranką. Nustačius individualiu aparatu bet kokio lygio atsitiktinę hiperglikemiją, diabeto diagnozės nustatyti negalima. Diabeto diagnozę rekomenduojama patvirtinti ar atmesti per 3 mėnesius, nustatant glikemiją (veninėje ar kapiliarinėje) kraujo plazmoje.
12. Gestaciniu (nėščiųjų) diabetu vadinamas angliavandenių apykaitos sutrikimas, pasireiškiantis įvairaus laipsnio hiperglikemija, pirmą kartą nustatytas nėštumo metu. Gestaciniam diabetui nustatyti atliekamas standartinis GTM. Gliukozės kiekis tiriamas kraujo plazmoje arba bent serume nevalgius ir praėjus 2 val. po valgio. Gestacinis diabetas diagnozuojamas, kai nustatyta glikemija atitinka cukrinio diabeto ar gliukozės tolerancijos sutrikimo kriterijus. Praėjus 6–12 savaičių po gimdymo vėl atliekamas GTM, tiriant glikemiją kraujo plazmoje arba serume, ir nustatoma galutinė diagnozė: cukrinis diabetas, gliukozės tolerancijos sutrikimas ar normali gliukozės tolerancija. Nustačius sutrikusią glikemiją nevalgius, vieną kartą per metus turi būti atliekamas GTM.
13. Lėtinių diabeto komplikacijų rizikos veiksnių nustatymas:
13.1. diabeto komplikacijų rizikos veiksnius išaiškinti padės:
13.1.2. arterinio kraujospūdžio, kūno masės, glikemijos svyravimų įvertinimas kiekvieno vizito metu;
13.1.4. kasmet (esant pakitimams – ir dažniau):
13.1.4.1. cholesterolio, didelio tankio lipoproteidų (toliau – DTL), mažo tankio lipoproteidų (toliau – MTL), trigliceridų (toliau – Tg) nustatymas;
13.1.4.2. proteinurijos kiekio nustatymas šlapime; jei šis tyrimas negatyvus – tirti mikroalbuminurijos kiekį (sergant pirmo tipo cukriniu diabetu – pirmą kartą po 5 metų);
14. Lėtinių komplikacijų nustatymas:
14.1. vieną kartą per metus būtina įvertinti paciento būklę diabetinių komplikacijų požiūriu:
14.1.7. atsiradus nuolatinei proteinurijai ir/arba sutrikus inkstų funkcijai (padidėjus ureos ar kreatinino kiekiui), siųsti konsultuotis pas nefrologą. Jei kreatinino yra ³180-200 mmol/l, pacientas reguliariai turi būti konsultuojamas ir nefrologo;
15. Prieš skiriant gydymą antro tipo diabeto atveju, būtina:
15.1. apskaičiuoti kūno masės indeksą (toliau KMI) pagal šią formulę:
KMI = svoris (kg);
ūgis m2
rezultatus vertinti taip:
normali kūno masė – 18,5-24,9 kg/m2;
padidėjusi kūno masė – ³ 25 kg/m2;
antsvoris – 25-29,9 kg/m2;
I klasės nutukimas – 30-34,9 kg/m2;
II klasės nutukimas – 35-39,9 kg/m2;
III klasės nutukimas – ³ 40,0 kg/m2;
II. CUKRINIO DIABETO GYDYMAS
16. Gydymo tikslas – metabolinių sutrikimų kontrolė.
Cukrinio diabeto kontrolės kriterijai
2 lentelė
| Rodiklis |
Tikslas |
| Savikontrolės būdu nustatomas gliukozės kiekis kapiliariniame kraujyje. Daugiau kaip 50 proc. rezultatų turi atitikti tokį lygį: prieš valgį po valgio (2 val. nuo valgio pradžios) prieš miegą nėra ryškios (kurią reikėtų koreguoti) ar naktinės hipoglikemijos |
4,4 – 6,7 mmol/l (70-140 mg%) <8,9 mmol/l (<160 mg%) 5,5-8,9 mmol/l (100-160 mg%)
|
| HbA1C neviršija 1 proc. normalaus lygio norma tikslas HbA1C nustatymo dažnis |
£ 6,0% £ 7,0% kas 3–4 mėn. |
| Arterinis kraujospūdis |
<130/80 mmHg |
| Lipidai MTL DTL Tg Bendras cholesterolis |
<3,0 mmol/l >1,0 mmol/l <1,7 mmol/l <4,8 mmol/l |
17. Vaistai diabetui gydyti. Šiuo metu diabetui gydyti Lietuvoje iš Privalomojo sveikatos draudimo fondo lėšų kompensuojamos šios vaistų grupės:
17.1. peroraliniai vaistai. Tai vaistai, veikiantys gliukozės gamybą ir/arba gliukozės utilizaciją (didinantys jautrumą insulinui):
17.1.2. sulfonilkarbamido dariniai (trumpo ir ilgesnio veikimo vaistai, skatinantys insulino sekreciją);
17.2. insulino preparatai, kurie grupuojami pagal kilmę, veikimo trukmę ir vartojimo ypatumus:
17.2.1. pagal kilmę insulino preparatai skirstomi į:
17.2.2. pagal veikimo trukmę insulino preparatai skirstomi į:
17.2.4. pagal vartojimo būdą insulino preparatai skirstomi į išleidžiamus buteliukuose (flakonuose) ir spec. pakuotėse (cilindrinėse ampulėse);
17.2.5. nustačius pirmo tipo cukrinį diabetą, ir vaikams, ir suaugusiesiems gydymas insulinu skiriamas iš karto ir insulino terapija taikoma visą paciento gyvenimą. Insulino preparatai skiriami įvairiomis dozėmis, derinant ilgesnio veikimo insulino preparatus su greito arba trumpo veikimo preparatais: greito arba trumpo veikimo insulino injekcijos prieš pagrindinius valgymus + vidutinio veikimo trukmės insulinas vieną arba du kartus. Ligoniams, kuriems šios paprastos schemos neefektyvios, kombinuojamas gydymas ilgesnio veikimo trukmės arba ilgo** veikimo ir greito arba trumpo veikimo insulino preparatais keliomis injekcijomis.
17.2.6. sergantis antro tipo diabetu pacientas tam tikrą laiką (nesant komplikacijų, sprendžiama individualiai) gali būti gydomas tik dieta ir padidintu fiziniu krūviu, vėliau – peroraliniais (geriamaisiais) hipoglikemizuojančiais vaistais. Jei gydant peroraliniais vaistais diabeto kontrolė prastėja, pacientui turi būti skiriami insulino preparatai arba jie derinami su peroraliniais vaistais. Pagrindinis gydymo principas – siekiant geresnės glikemijos kontrolės, nuo standartinio gydymo schemų pereinama prie sudėtingesnio gydymo. Sumažėjus vaistų poreikiui ar pasikeitus gyvensenai galimas gydymo keitimas ir priešinga kryptimi. Antro tipo diabetas gydomas 4 etapais (1 pav.).
ANTRO TIPO CUKRINIU DIABETU SERGANTIS PACIENTAS

1 pav. Bendroji gydymo strategija
PASTABA. N – jei glikemijos kontrolė nėra pakankama – pasirinkti kitą gydymo etapą.
18. Nemedikamentinis antro tipo cukrinio diabeto gydymas:
18.1. Pagrindinis dietinio gydymo principas – subalansuoti pagrindinių maisto medžiagų santykį ir mažinti riebalų kiekį maiste. Dieta ir fizinis krūvis turi būti taikomi nuolatos, nuo pat gydymo pradžios (2 pav.). Visi naujai susirgę cukriniu diabetu pacientai turėtų būti siunčiami konsultuotis pas slaugytoją diabetologą arba dietologą. Mažesnio kaloringumo dieta reikalinga pacientams, turintiems antsvorį. Didėjant kūno masei būtina peržiūrėti ir mitybą, ir medikamentinį gydymą.
18.2. Fiziniai pratimai (padidintas fizinis krūvis) yra sudėtinė gydymo dalis. Pacientui reikia išaiškinti jų įtaką glikemijai, hipoglikemijų pavojų.
19. Pacientų, sergančių antro tipo cukriniu diabetu, gydymas peroraliniais gliukozės kiekį kraujyje mažinančiais vaistais.
19.1. Pacientai, kuriems gyvenimo būdo optimizavimas per 4–12 savaičių nebuvo efektyvus, turi būti gydomi medikamentais (monoterapija arba kombinuota terapija peroraliniais vaistais) (3 ir 4 pav.). Tačiau atskirų ligonių gydymo etapai yra labai individualūs. Glikemijos korekcija gali būti pradėta nuo bet kurio gydymo etapo, įvertinus ligonio amžių, taikytą gydymą ir jo efektyvumą, diabetines komplikacijas, gretutinius susirgimus, diabeto požymių ryškumą.

3 pav. Monoterapija peroraliniais vaistais
PASTABOS: GN – glikemija nevalgius, GPV – glikemija po valgio; MET – metforminas; SK – sulfonilkarbamido preparatai; TZD – tiazolidinedionai; N – jei glikemijos kontrolė nėra pakankama – pasirinkti kitą gydymo būdą; T – tęsti monoterapiją peroraliniais vaistais
19.2. Skiriant peroralinius gliukozės kiekį kraujyje mažinančius vaistus laikomasi tam tikrų principų:
19.2.1. pasirenkant vaistą iš pradžių reikia atsižvelgti į:
19.2.2. jei paciento kūno masės indeksas ³ 25 kg/m2, pirmo pasirinkimo vaistai – biguanidai arba tiazolidinedionai;
19.2.4. gydymas pradedamas vienu vaistu. Daugumai ligonių monoterapija peroraliniais vaistais gerą diabeto kontrolę užtikrina daug metų. Vėliau taikomas kombinuotas peroralinis gydymas arba insulino terapija (4 pav.).
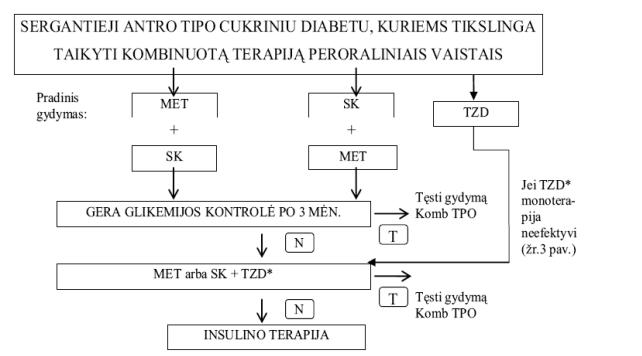
4 pav. Kombinuota terapija peroraliniais vaistais
PASTABOS: MET – metforminas; SK – sulfonilkarbamido preparatai; TZD – tiazolidinedionai; N – jei glikemijos kontrolė nėra pakankama – pasirinkti kitą gydymo būdą; T – tęsti gydymą (jei glikemijos kontrolė gera)
19.3. Derinant peroralinį gydymą, dažniausiai derinami biguanidai su sulfonilkarbamido dariniais. Kombinuota sulfonilkarbamidų su tiazolidinedionais* terapija skiriama tuomet, kai netoleruojamas metforminas arba kombinuotas gydymas sulfonilkarbamidais su metforminu neduoda efekto. Gydymo trukmė individuali.
20. Indikacijos, rodančios, kad reikia taikyti insulino terapiją antro tipo cukrinio diabeto atveju:
20.1. sutrikusi glikemijos kontrolė skiriant maksimalias vaistų dozes, kai taikoma kombinuota peroralinė terapija;
21. Kombinuotas antro tipo cukrinio diabeto gydymas insulinu ir peroraliniais gliukozės kiekį kraujyje mažinančiais vaistais taikomas:
21.2. kai nutukę pacientai jau buvo nuolat gydomi didelėmis insulino dozėmis;
21.2.1. tikslingiau insuliną skirti kartu su metforminu, nes tuomet mažesnis pavojus didėti kūno masei;
21.2.3. taikant kombinuotą gydymą, pradinė insulino dozė 0,1–0,2 vv/kg didinama iki efektyvios; tokiems ligoniams būtina savikontrolė;
21.2.4. jei šis gydymas neefektyvus (bloga diabeto kontrolė) – taikoma monoterapija insulinu. Insulinas skiriamas pagal įvairias schemas. Insulino skiriama 0,7–0,8 vv/kg kūno masės. Jei organizmas atsparus insulinui, sergama gretutinėmis ligomis, infekcija, ūmios diabetinės komplikacijos ir kt., insulino poreikis didėja iki 1,0–1,5 vv/kg ar net daugiau.
21.3. Pradedant paciento gydymą insulinu, būtinas glaudus pirminio ir antrinio lygių sveikatos priežiūros paslaugas teikiančių medikų bendradarbiavimas, vienodas cukrinio diabeto kontrolės kriterijų ir jų korekcijos suvokimas bei interpretavimas.
21.4. Vyresnio amžiaus pacientams insuliną reikia skirti atsargiai: įvertinant lėtines diabeto komplikacijas ir gretutines ligas – vengiant hipoglikeminių būklių. Insulinas skiriamas įvairiomis schemomis: dvi (ryte ir vakare) monofazinio vidutinės veikimo trukmės insulino injekcijos arba dvi bifazinio vidutinės veikimo trukmės insulino injekcijos + trumpo arba greito veikimo insulinas prieš pietus; trumpo veikimo insulino injekcijos prieš pagrindinius valgymus + vidutinės veikimo trukmės insulinas vieną arba du kartus. Ligoniams, kuriems šios schemos neefektyvios, kombinuojamas gydymas ilgo** veikimo ir greito arba trumpo veikimo insulino preparatais keliomis injekcijomis.
22. Gydymo keitimo kriterijai:
22.1. jeigu HbA1C randama daugiau kaip 7,0 proc., gliukozės kiekis kapiliariniame kraujyje nevalgius nuolat yra didesnis nei 6,7 mmol/l, po valgio nuolatos yra didesnis nei 8,9 mmol/l, reikia peržiūrėti gydymą ir atitinkamai jį koreguoti;
22.1.1. jei pirminio lygio sveikatos priežiūros paslaugas teikiantiems nepavyksta koreguoti to per 3 mėn. (bloga diabeto kontrolė) – pacientas turi būti siunčiamas konsultuotis pas specialistą;
22.2. Sergančiojo cukriniu diabetu ligos eigą prižiūri šeimos gydytojai po specialisto (gydytojo endokrinologo) konsultacijos, vaikų – vaikų endokrinologai.
22.3. Jei įtariamas antro tipo cukrinis diabetas, diabeto komplikacijoms išaiškinti pacientas per 3 mėn. turi būti konsultuojamas gydytojo endokrinologo ir atitinkamų spacialistų.
22.4. Vieną kartą per metus, nors diabetas ir kontroliuojamas, pacientas turi būti konsultuojamas specialisto (gydytojo endokrinologo), kad būtų įvertintas diabetinių komplikacijų atsiradimas, jų progresavimas bei numatytas priežiūros planas.
22.4.1. Specialisto konsultacija būtina, kai:
22.4.1.10. neurologinės komplikacijos:
22.4.1.12. cukrinis diabetas ir nėštumas; nėščiųjų cukrinis diabetas:
23. Nustačius antro tipo cukrinio diabeto diagnozę, taikomas etapinis gydymas – nuo paprastesnio pereinama prie sudėtingesnio:
23.1. Pirmas etapas: gydymas dieta ir padidinto fizinio krūvio taikymas. Etapo trukmė – iki kelerių metų.
23.2. Antras etapas: monoterapija peroraliniais vaistais;
23.2.1. esant didesnei kūno masei(KMI>25 kg/m2):
23.2.1.1. gydymas dieta ir padidintu fiziniu krūviu ir biguanidais, netoleruojant biguanidų – sulfonilkarbamidais arba tiazolidinedionais*. Biguanidų leistina paros dozė – 2,55 g, sulfonilkarbamidų leistina paros dozė: gliklazido – 320 mg, ilgo veikimo gliklazido – 120 mg, glimepirido 6 mg, ilgo veikimo glipizido – 20 mg, glibenklamido – 15 mg, glibenklamido (mikronizuoto) – 10,5 mg, glikvidono – 180 mg, tiazolidinedionų: roziglitazono – 8 mg, pioglitazono – 45 mg, etapo trukmė – iki kelerių metų;
23.3. Trečias etapas: kombinuotas gydymas peroraliniais vaistais:
23.4. Ketvirtas etapas: kombinuotas gydymas peroraliniais vaistais ir insulino preparatais**:
23.4.1. gydymas dieta, padidintu fiziniu krūviu, sulfonilkarbamido preparatais arba biguanidais ir insulino preparatais., Eetapo trukmė – iki kelerių metų;
23.4.2. gydymas dieta, padidintu fiziniu krūviu, sulfonilkarbamido preparatais, biguanidais ir insulino preparatais. Etapo trukmė – iki kelerių metų.
23.5. Penktas etapas: gydymas dieta, padidintu fiziniu krūviu, insulino preparatais**. Etapo trukmė – nuolatinis gydymas.
PASTABOS:
1. *Tiazolidinedionai skiriami taikant monoterapiją ligoniams, turintiems padidėjusią kūno masę (KMI >25 kg/m2), kuriems yra nepakankama diabeto kontrolė, gydant dieta, padidintu fiziniu krūviu ir biguanidais, taip pat – kai biguanidai netoleruojami arba kontraindikuotini.
Tiazolidinedionai skiriami derinant sergančiųjų antro tipo cukriniu diabetu gydymą peroraliniais vaistais, kai kontrolė nepasiekiama maksimaliai toleruojamomis biguanidų ar sulfonilkarbamidų dozėmis.
Tiazolidinedionai su metforminu skiriami ligoniams, turintiems padidėjusią kūno masę (KMI>25 kg/m2), su sulfonilkarbamidų preparatais – tiems ligoniams, kurie netoleruoja biguanidų arba kuriems jie kontraindikuotini.
Tiazolidinedionai neskiriami su insulinu.
2. ** Ilgai veikiantis insulinas skiriamas sergantiesiems pirmo tipo cukriniu diabetu, jei po 3 mėn. įprastinės insulino terapijos išlieka stabili > 7,8 mmol/l rytinė hiperglikemija (tyrimai atliekami ne rečiau kaip kas 2 sav.) ir > 7,0 proc. HbA1c.
Ilgai veikiantis insulinas (glarginas) skiriamas sergančiųjų antro tipo cukriniu diabetu monoterapijai ar jį derinant su gydymu peroraliniais hipoglikemizuojamaisiais vaistais, ar įprastiniu insulinu, jei kombinuotas šių pacientų gydymas peroraliniais hipoglikemizuojamaisiais preparatais yra neefektyvus (4 pav.).
Ilgai veikiantis insulinas (detemiras) skiriamas sergantiesiems antro tipo cukriniu diabetu jį derinant su gydymu peroraliniais hipoglikemizuojamaisiais preparatais ar įprastiniu insulinu, jei po 3 mėn. įprastinės insulino ar insulino ir peroralinių hipoglikemizuojamųjų preparatų terapijos kliniškai ir savikontrolės priemonėmis ar laboratoriniais tyrimais nustatomas hipoglikemijos sindromas (tyrimai atliekami ne rečiau kaip kas 2 sav.) ir per 12 mėn. laikotarpį dokumentais patvirtintos lėtinės kardiologinės komplikacijos – stabili III–IV funkcinės klasės krūtinės angina, persirgtas miokardo infarktas, koronarografija ar kitais tyrimais (echoskopija, doputamino mėginys, veloergometrija) įrodyta vainikinių kraujagyslių patologija, aterosklerozės sukelti širdies ritmo ir laidumo sutrikimai, lėtinės neurologinės komplikacijos ar ligos (persirgtas ischeminis, hemoraginis insultas, vaskulinės smegenų ischemijos būklė, epilepsinis sindromas) ir proliferacinė retinopatija.
Punkto pakeitimai:
Nr. V-808, 2010-09-22, Žin., 2010, Nr. 115-5906 (2010-09-30), i. k. 1102250ISAK000V-808
Priedo pakeitimai:
Nr. V-152, 2005-03-04, Žin., 2005, Nr. 33-1074 (2005-03-10), i. k. 1052250ISAK000V-152
PATVIRTINTA
Lietuvos Respublikos sveikatos apsaugos
ministro 2002 m. rugpjūčio 14 d.
įsakymu Nr. 422
DIALIZUOJAMŲ PACIENTŲ IR LIGONIŲ PO INKSTŲ PERSODINIMO (TLK-10 KODAI Z49, Z94.0) DIAGNOSTIKOS BEI AMBULATORINIO GYDYMO KOMPENSUOJAMŲ IŠ PRIVALOMOJO SVEIKATOS DRAUDIMO FONDO BIUDŽETO LĖŠŲ METODIKA
I. LIGONIŲ, KURIEMS GALI PRIREIKTI DIALIZĖS (PREDIALIZUOJAMŲJŲ), IR LIGONIŲ, KURIEMS ATLIKTA INKSTŲ TRANSPLANTACIJA, GYDYMO ALFA ARBA BETA EPOETINAIS (TOLIAU – EPO) ARBA DARBEPOETINU ALFA METODIKA
2. Gydymas pradedamas, kai Hb kiekis < 110g/l ir Ht < 33%, nustačius feritino atsargas. Jei serumo feritino < 100 mcg/ml, papildyti Fe.
4. EPO pradinė dozė TV/kg/sav. į poodį: jei Hb kiekis 100–110 g/l – 50, jei 90–100 g/l – 100, jei 80–90 g/l – 150, jei < 80 g/l – daugiau kaip 150. Darbepoetino alfa pradinė dozė – 0,45 mcg/kg į poodį per savaitę arba 0,75 mcg/kg į poodį vieną kartą per dvi savaites.
5. Tirti Hb kiekį 1 k/mėn. Hb turi didėti 10–20 g/l/mėn. Jei Hb kiekis didėja < 7 g/l/mėn., Ht < 2 %, EPO dozę didinti 50 %/mėn., darbepoetino alfa dozę didinti 25 %/mėn. Jei Hb kiekis didėja > 25 g/l/mėn., Ht > 8 %, EPO, darbepoetino alfa dozę mažinti 25-50 %/mėn.
6. Gydymo tikslas – Hb-110–120 g/l, Ht-33–36 %. Pasiekus norimą lygį, Hb ir Ht tirti 1 k/mėn., feritiną – kas 3 mėn.
7. Palaikomoji EPO dozė – 50-100 TV/kg/sav., darbepoetino alfa – 0,187–0,5625 mcg/kg/sav. Jei Hb kiekis didesnis kaip 120 g/l, 1 mėn. palaikomosios dozės nekeisti. Jei Hb kiekis išlieka didesnis kaip 120 g/l – mažinti EPO arba darbepoetino alfa dozę. Jei Hb kiekis neviršija 120 g/l – palikti tokią pačią dozę. Jei Hb kiekis sumažėjo mažiau kaip 110 g/l, 1 mėn. dozės nekeisti. Jei Hb kiekis išlieka mažesnis kaip 110 g/l – didinti EPO arba darbepoetino alfa dozę. Jei Hb kiekis viršija 110 g/l – palikti tokią pačią dozę. Jei Hb kiekis didesnis kaip 120 g/l ir išlieka skiriant minimalias EPO arba darbepoetino alfa dozes 1 mėn., gydymą EPO arba darbepoetinu alfa laikinai nutraukti (1 schema).
1 schema
LIGONIŲ, KURIEMS GALI PRIREIKTI DIALIZĖS (PREDIALIZUOJAMŲJŲ), IR LIGONIŲ, KURIEMS ATLIKTA INKSTŲ TRANSPLANTACIJA, GYDYMO ALFA ARBA BETA EPOETINAIS (TOLIAU – EPO) ARBA DARBEPOETINU ALFA METODIKOS SCHEMA
|
|
Gydymas pradedamas, kai Hb < 110g/l Ht < 33 % |
|
||||||||||||||
|
|
|
|||||||||||||||
| Nustatyti Fe atsargas: jei serumo feritino ≤ 100 mcg/ml, papildyti Fe |
||||||||||||||||
|
|
|
|||||||||||||||
| Gydymas EPO arba darbepoetinu alfa pradedamas, tik pasiekus minėtą feritino normą. EPO pradinė dozė TV/kg /sav. į poodį: jei Hb 100-110 g/l – 50, jei 90–100 g/l – 100, jei 80–90 g/l – 150, jei Hb mažesnis 80 g/l – daugiau kaip 150. Darbepoetino alfa pradinė dozė 0,45 mcg/kg į poodį per savaitę arba 0,75 mcg/kg į poodį vieną kartą per dvi savaites |
||||||||||||||||
|
|
|
|||||||||||||||
| Tirti Hb 1 k/mėn. Hb turi didėti 10–20 g/l/mėn. Jei Hb kiekis didėja < 7 g/l/mėn., Ht < 2 %, EPO dozę didinti 50 %/ mėn., darbepoetino alfa – 25 %/mėn. Jei Hb kiekis didėja > 25 g/l/mėn., Ht > 8 %, vaistų dozes mažinti 25–50 %/ mėn. |
||||||||||||||||
|
|
|
|||||||||||||||
| Tikslas – Hb-110–120 g/l, Ht-33–36 %. Hb ir Ht tirti Ik/mėn., feritiną – kas 3 mėn. Palaikomoji EPO dozė – 50–100 TV/kg/sav., darbepoetino alfa – 0,1875–0,5625 mcg/kg/sav. |
||||||||||||||||
|
|
|
|
||||||||||||||
| Jei Hb kiekis padidėjo daugiau kaip 120 g/l, 1 mėn. palaikomosios dozės nekeisti |
|
Jei Hb kiekis sumažėjo mažiau kaip 110 g/l, 1 mėn. dozės nekeisti |
||||||||||||||
|
|
|
|
|
|||||||||||||
|
|
Jei Hb kiekis laikosi didesnis kaip 120 g/l – mažinti dozę |
|
Jei Hb kiekis neviršija 120 g/l – palikti tokią pačią dozę |
|
Jei Hb kiekis laikosi mažesnis kaip 110 g/l – didinti dozę |
|
Jei Hb kiekis padidėjo daugiau kaip 110 g/l – palikti tokią pačią |
|
||||||||
|
|
||||||||||||||||
| Pastabos: a) feritino atsargas tirti tik nebe skiriant Fe 1–2 sav.; b) EPO dozė negali būti didesnė nei 15 000 TV/ sav., darbepoetino alfa – 100 mcg/sav.; c) pradinę darbepoetino alfa dozę (mcg/sav.) galima nustatyti padalijus bendrą EPO savaitės dozę (TV/sav.) iš 200. |
||||||||||||||||
Skyriaus pakeitimai:
Nr. V-350, 2006-04-28, Žin., 2006, Nr. 51-1901 (2006-05-11), i. k. 1062250ISAK000V-350
II. DIALIZUOJAMŲJŲ LIGONIŲ GYDYMO ALFA ARBA BETA EPOETINAIS ARBA DARBEPOETINU ALFA METODIKA
9. Gydymas pradedamas, kai Hb < 100 g/l ir Ht < 28 %, nustačius feritino atsargas: jei serumo feritino ≤ 100 mcg/ml, papildyti Fe.
10. Gydymas EPO arba darbepoetinu alfa pradedamas tik pasiekus minėtas feritino normas. EPO pradinė dozė TV/kg/sav. į poodį: jei Hb 90–100 g/l – 50, jei 80–90 g/l – 100, jei 70–80 g/l – 150, jei < 70 g/l – daugiau kaip 150. Darbepoetino alfa pradinė dozė – 0,45 mcg/kg į poodį ar j veną vieną kartą per savaitę.
11. Tirti Hb kiekį 1 k/mėn. Hb kiekis turi didėti 10–20 g/l/mėn. Jei Hb kiekis didėja < 7 g/l/mėn., Ht < 2 %, EPO dozę didinti 50 %/mėn., darbepoetino alfa dozę didinti 25 %/mėn. Jei Hb kiekis didėja > 25 g/l/mėn., Ht > 8 %, EPO arba darbepoetino alfa dozę mažinti 25-50 %/mėn.
14. Palaikomoji EPO dozė – 50–75 TV/kg/sav., darbepoetino alfa 0,187–0,5625 mcg/kg/sav. Jei Hb kiekis padidėja daugiau kaip 105 g/l, 1 mėn. palaikomosios dozės nekeisti, vėliau jei Hb kiekis nesumažėja – mažinti dozę. Jei Hb neviršija 105 g/l – palikti tokią pačią dozę. Jei Hb kiekis sumažėjo mažiau kaip 100 g/l, 1 mėn. dozės nekeisti. Jei Hb kiekis laikosi mažesnis kaip 100 g/l – didinti dozę. Jei Hb kiekis padidėja daugiau kaip 100 g/l – palikti tokią pačią dozę. Jei Hb pakyla daugiau kaip 115 g/l ir skiriant minimalias vaistų dozes 1 mėn. laikosi didesnis kaip 100 g/l, gydymą EPO arba darbpoetinu alfa laikinai nutraukti (2 schema).
2 schema
DIALIZUOJAMŲJŲ LIGONIŲ GYDYMO ALFA ARBA BETA EPOETINAIS ARBA DARBEPOETINU ALFA METODIKOS SCHEMA
|
|
Gydymas pradedamas, kai Hb < 100g/l Ht < 30 % |
|
|||||||||||||
|
|
|
||||||||||||||
| Nustatyti Fe atsargas: jei serumo feritino ≤ 100 mcg/ml, papildyti Fe |
|||||||||||||||
|
|
|
||||||||||||||
| Gydymas EPO arba darbpoetrinu alfa pradedamas tik pasiekus minėtą feritino normą. EPO pradinė dozė TV/kg /sav. į poodį: jei Hb kiekis 90–100 g/l 50, jei 80–90 g/l 100, jei 70–80 g/l 150, jei < 70 g/l didesnis kaip 150. Darbepoetino alfa pradinė dozė 0,45 mcg/kg į poodį ar į veną vieną kartą per savaitę. |
|||||||||||||||
|
|
|
||||||||||||||
| Tirti Hb 1 k/mėn. Hb kiekis turi didėti 10–20 g/l/mėn. Jei Hb kiekis didėja <7 g/l/mėn., Ht < 2%, EPO dozę didinti 50 %/ mėn. Jei Hb kiekis didėja >25 g/l/mėn., Ht > 8%, EPO dozę mažinti 25–50 %/ mėn. |
|||||||||||||||
|
|
|
||||||||||||||
| Tikslas – Hb-100–105 g/l, Ht-28–31 %. Hb ir Ht tirti Ik/mėn., feritiną – kas 3 mėn. Palaikomoji EPO dozė – 50–75 IU/kg/sav., darbepoetino alfa – 0,187–0,5625 mcg/kg/sav. |
|||||||||||||||
|
|
|
|
|
|
|||||||||||
| Jei Hb kiekis padidėjo daugiau kaip 105 g/l, 1 mėn. palaikomosios dozės nekeisti |
|
Jei Hb kiekis sumažėjo mažiau kaip 100 g/l, 1 mėn. dozės nekeisti |
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|||||
| Jei Hb kiekis išlieka didesnis kaip 105 g/l – mažinti dozę |
|
Jei Hb kiekis neviršija 105 g/l – palikti tokią pačią dozę |
|
Jei Hb kiekis laikosi mažesnis kaip 100 g/l – didinti dozę |
|
Jei Hb kiekis pakilo daugiau kaip 100 g/l – palikti tokią pačią dozę |
|||||||||
|
|
|
|
|
|
|
|
|||||||||
| Pastabos: a) feritino atsargas tirti tik nebeskiriant Fe 1–2 sav.; b) EPO dozė negali būti didesnė nei 15 000 TV/ sav., darbepoetino alfa – 100 mcg/sav.; c) pradinę darbepoetino alfa dozę (mcg/sav.) galima nustatyti padalijus bendrą EPO savaitės dozę (TV/sav.) iš 200. |
|||||||||||||||
Skyriaus pakeitimai:
Nr. V-350, 2006-04-28, Žin., 2006, Nr. 51-1901 (2006-05-11), i. k. 1062250ISAK000V-350
III. Alfakalcidolio skyrimo indikacijos ESANT antriniAM hiperparatireoidizmUI
Sergant lėtiniu inkstų funkcijos nepakankamumu vystosi antrinis hiperparatireoidizmas, t. y. mažėja kalcio ir didėja parathormono (PTH) kiekis kraujo serume. Kad būtų užblokuota paraskydinių liaukų hiperfunkcija ir pagerėtų kalcio rezorbcija žarnyne, skiriamas alfacalcidolis (aktyvusis D3 vitaminas).
Jis indikuotinas, kai:
1. PTH norma (18,2 – 74 pg/ml, o kalcio kiekis < 2,2 mmol/l – alfakalcidolio skiriama 0,25-0,5 mkg/d.
2. PTH > 2-5 kartus už normą, o kalcio kiekis – norma (2,2 – 2,7 mmol/l) arba < 2,2 mmol/l, alfakalcidolio skiriama 0,5 – 1,0 mkg/d.
3. PTH > 5-10 kartų už normą, o kalcio kiekis – norma arba < 2,2 mmol/l, alfakalcidolio skiriama 2,0 mkg/d.
4. PTH > 10 kartų už normą, o kalcio kiekis – norma arba < 2,2 mmol/l, alfakalcidolio skiriama maksimali dozė – 4 mkg/d arba „puls“ terapija; 4-8 mg/3 kartus per savaitę.
Pastaba: alfacalcidolis neskiriamas, kai fosforo kiekis viršija 2,0 mmol/l, nepaisant padidėjusio PTH ar sumažėjusio kalcio kiekio kraujo serume.
IV. Imunosupresijos po inkstų transplantacijos schemos
| Rizikos laipsnis |
Recipientai |
Bazinė imunosupresija
|
| Įprastas |
1) recipientas nesensitizuotas, inkstas kadaverinis, HLA dermė- ≥ 3bendri Ag iš 6 . 2) recipientas nesensitizuotas, inkstas gyvo donoro, HLA dermė -1-6 bendri Ag iš 6
3) limfocitotoksinų iki 50 proc., inkstas gyvo donoro su HLA dermė-6bendri Ag iš 6
|
Methylprednizolonas, Azatioprinas, Ciklosporinas (CsA)
Methylprednizolonas, Azatioprinas, Ciklosporinas
Methylprednizolonas, Azatioprinas, Ciklosporinas |
| Vidutinis |
1) inkstų nepakankamumas išsivystė dėl autoimuninių ligų 2) po pakartotinės transplantacijos 3) asmenys iki 18 metų ir audinių dermė -< 3 bendri Ag iš 6
|
Methylprednizolonas, Mikofenolato mofetilis, Ciklosporinas
|
| Didelis |
1) recipientas sensitizuotas >50 %, inkstas kadaverinis, HLA dermė -<3 bendri Ag iš 6 2) recipientas sensitizuotas >50%, pakartotinis persodinimas, kadaverinis ar gyvo donoro inkstas, HLA dermė- 0-6 bendri Ag iš 6 3) recipientas sensitizuotas >50%, pakartotinė transplantacija, praeityje transplantatas atmestas per pirmuosius metus dėl imuninės priežasties 4) recipientas sensitizuotas >50%, asmenys iki 18 m., inkstas kadaverinis ar gyvo donoro, HLA dermė -0-6bendri Ag iš 6 5) kai yra steroidams atsparios atmetimo reakcijos.
|
Ciklosporinas, Methylprednizolonas, Mikofenolato mofetilis
|
V. Hiperkalemijos gydymo taktika
Kalio kiekiui organizme padidėjus iki 7,5 mmol/l, kyla asistolijos grėsmė.
Kai ligonio organizmas, nepaisant hemodializės, kaupia kalį ir tarp hemodializių vystosi hiperkalemija (kalio kiekis kraujo serume > 6 mmol/l), būtina:
1) Dieta, ribojant kalio kiekį: vengti maisto produktų, kuriuose daug kalio, pavyzdžiui, vaisiai ir daržovės, ypač džiovinti vaisiai, riešutai, arbata, kava, konservuoti ir rauginti produktai ir kt; specialiai ruošti maistą, pvz., bulves prieš gaminant 2-3 val. mirkyti vandenyje jį nuolat keičiant, taip pat rekomenduojamas troškintas arba garuose virtas maistas.
2) Jeigu dieta neefektyvi, esant uždegimui, audinių griuvimui, anurijai, reikia skirti sorbisteritą. Jis skiriamas, kai kalio kiekis kraujo serume ≥ 6,0 mmol/l. Pradinė dozė, atsižvelgiant į kūno svorį, 20-40 g/d per os. Maksimali dozė – 60 g/d. Kai kalio koncentracija kraujo serume sumažėja iki 5,0 mmol/l, šio medikamento dozė sumažinama iki minimalios – 20 g/d arba nutraukiama.
VI. IMUNOSUPRESIJA PO INKSTŲ TRANSPLANTACIJOS (ambulatorinė)
Ligoniams po inksto transplantacijos imunosupresantus (methylprednizoloną, azatiopriną, ciklosporiną, mikofenolato mofetilį) skiria gydytojai nefrologai ir vaikų nefrologai, o bendrosios praktikos gydytojai bei pediatrai – 3 mėn. po nefrologo konsultacijos.
| Mėnesiai |
Ciklosporinas (pagal koncentraciją kraujo serume) |
Azatioprinas |
Methylpred-nizolonas |
Mikofenolato mofetilis |
| 1 mėn. po Tx 2 mėn. po Tx 3 mėn. po Tx ir vėliau |
250 – 350 ng/ml 150 – 200 ng/ml 100 – 150 ng/ml |
2 mg/kg |
12 mg 10 mg 8 mg |
2,0 –3,0 g/d* 2,0 –3,0 g/d 2,0 –3,0 g/d |
* Pastaba: apmokama iš Žmogaus organų ir audinių transplantacijos programos lėšų.
Ciklosporino koncentracijos kontrolė
3. Jeigu dozė keičiama, ciklosporino koncentracija matuojama po 3 vaisto skilimo pusperiodžių, t. y. po 72 val.
VII. INDIKACIJOS IR DOZAVIMAS
| Vaisto pavadinimas |
Indikacijos |
Dozavimas |
| Gancikloviras
|
Kai inksto donoras turi teigiamų CMV antikūnių, o recipientas neturi (D+/R-), 3 mėn. po transplantacijos skiriamas profilaktinis gydymas po 1 g 3 kartus per dieną. Po persirgtos ūmios CMV infekcijos ir viremijos (PP 65 teigiamas, t. y. >0 teigiamų leukocitų iš peržiūrėtų, nustatomas APAAP metodu) toliau tęsiamas ambulatorinis peroralinis gydymo kursas iki 4 mėn. Jei buvo gydyta ūmi CMV infekcija, bet PP 65 neigiamas, gancikloviras skiriamas tik gydytojų konsiliumo sprendimu. |
1 g 3 kartus per dieną |
| Fluconazolis |
Grybelinei infekcijai po inksto transplantacijos: burnos, virškinamojo trakto, šlapimo takų, odos, t. p. išaugus grybeliui iš skreplių, pasėlyje iš genitalijų, skiriamas Fluconazolis.
|
Burnos ir ryklės kandidozė gydoma skiriant 100 mg (prireikus po 200 mg) per parą 7-14 dienų; stemplės ir žarnyno kandidozė – tokia pačia doze 14-30 dienų, genitalijų kandidozė – 150–200 mg per savaitę iki pusės metų; odos kandidozė – 50-100 mg per dieną (ilgiausiai 6 sav.); sisteminei kandidozei – 200-400 mg per parą iki 6-8 sav. |
______________
Patvirtinta. Neteko galios nuo 2011-04-03
Priedo naikinimas:
Nr. V-303, 2011-03-29, Žin. 2011, Nr. 39-1898 (2011-04-02), i. k. 1112250ISAK000V-303
Patvirtinta. Neteko galios nuo 2010-11-25
Priedo naikinimas:
Nr. V-985, 2010-11-15, Žin. 2010, Nr. 138-7080 (2010-11-24), i. k. 1102250ISAK000V-985
PATVIRTINTA
Lietuvos Respublikos sveikatos
apsaugos ministro
2003 m. birželio 11 d. įsakymu Nr.
V-348
ARTERINĖS HIPERTENZIJOS, HIPERTENZINĖS ŠIRDIES IR INKSTŲ LIGOS (TLK-10 KODAI I 10–I 13, I 15) DIAGNOSTIKOS BEI AMBULATORINIO GYDYMO, KOMPENSUOJAMO IŠ PRIVALOMOJO SVEIKATOS DRAUDIMO FONDO BIUDŽETO LĖŠŲ, METODIKA
I. DIAGNOSTIKOS KRITERIJAI
1. Arterinės hipertenzijos diagnozė – tai ne vien arterinio kraujospūdžio padidėjimas, bet sindromas, susidedantis iš:
1.5. hipertenzinės smegenų ligos (praeinančio smegenų išemijos priepuolio; insulto; ūminės hipertenzinės encefalopatijos ir/arba lėtinės smegenų išemijos);
II. PADIDĖJĘS ARTERINIS KRAUJO SPAUDIMAS
2. AKS padidėjimas vertinamas laipsniais pagal kraujospūdžio dydį (1 lentelė).
1 lentelė. Arterinio kraujospūdžio lygių klasifikacija (Jungtinis nacionalinis komitetas JNC 7, 2003)
| Kategorija |
Sistolinis AKS (mm Hg) |
Diastolinis AKS (mm Hg) |
| Normalus |
<120 |
<80 |
| Aukštas normalus |
120–139 |
80-89 |
| I laipsnio padidėjimas |
140–159 |
90-99 |
| II laipsnio padidėjimas |
≥160 |
≥100 |
| Izoliuota sistolinė hipertenzija* |
≥140 |
<90 |
* kai pulsinis spaudimas >50 mm Hg
Pastabos:
• AKS klasifikuojamas prieš paskiriant gydymą.
• Kai ligonio sistolinis ir diastolinis kraujospūdis patenka į skirtingas kategorijas, taikyti aukštesniąją.
• AKS padidėjimo laipsnis dinamikoje diagnozėje gali būti keičiamas:
• jei AKS padidėjimas progresuoja, ekskliudavus laikiną ligos paūmėjimą, laipsnis keičiamas iš mažesnio į didesnį;
• jei skiriant vaistus AKS sumažėja, laipsnis nekeičiamas.
III. ARTERINĖS HIPERTENZIJOS KOMPLIKACIJŲ RIZIKOS VEIKSNIAI
4. Dislipidemija: bendras cholesterolis > 5 mmol/l, mažo tankio liporoteinų (toliau – MTL)-cholesterolis >3 mmol/l, ir/arba trigliceridai >1,7 mmol/l, ir/arba didelio tankio lipoproteinų (toliau – DTL)-cholesterolis <1 mmol/l.
IV. ARTERINĖS HIPERTENZIJOS SĄLYGOJAMAS „ORGANŲ–TAIKINIŲ“ PAŽEIDIMAS
10. Širdyje: kairiojo skilvelio hipertrofija; miokardo išemijos klinikinės išraiškos (žr. 22.1.3); progresuojanti koronarinė širdies liga; sistolinis, diastolinis ar mišrus širdies nepakankamumas; kairiojo prieširdžio didėjimas; širdies ritmo sutrikimai.
11. Inkstuose: kamuolėlių ir/arba stromos sklerozė; inkstų arterijų liga; lėtinis inkstų nepakankamumas.
12. Arterijose: endotelio disfunkcija; arterijų sienelės standumo padidėjimas; miego ir/arba šlaunies arterijos intimos-medijos sustorėjimas, plokštelės arba stenozės; hipertenzinė angioretinopatija ir jos komplikacijos – tinklainės venų trombozė arba tinklainės arterijų embolija, okliuzija; aortos aneurizma arba sluoksniuojanti aortos aneurizma.
V. ARTERINĘ HIPERTENZIJĄ LYDINČIOS KLINIKINĖS BŪKLĖS, APSUNKINANČIOS JOS EIGĄ IR GYDYMĄ
14. Širdies ir kraujagyslių: koronarinė širdies liga; sklerodegeneraciniai vožtuvų pakenkimai; smegenų arterijų aterosklerozė; periferinių arterijų liga.
16. Kitos (ne hipertenzinė nefropatija) inkstų ligos, pasireiškiančios proteinurija ir/arba lydimos inkstų funkcijos nepakankamumo.
VI. ARTERINE HIPERTENZIJA SERGANČIOJO RIZIKOS NUSTATYMAS PRIEŠ PASIRENKANT GYDYMĄ
19. Mažos ir vidutinės rizikos grupės: aukštas-normalus arba pirmo laipsnio AKS padidėjimas kartu su 1–3 rizikos veiksniais (išskyrus rezistenciją insulinui ir/ar diabetą).
20. Didelės ir labai didelės rizikos grupės:
20.2. pirmo arba antro laipsnio AKS padidėjimas ir ≥ 3 rizikos veiksniai (užtenka vien rezistencijos insulinui, gliukozės netoleravimo arba diabeto) ir/arba arterinės hipertenzijos sąlygojami „organų–taikinių“ pažeidimai ir/arba lydinčios klinikinės būklės, sunkinančios AH eigą ar komplikuojančios AH gydymą.
VII. ARTERINĖS HIPERTENZIJOS TLK-10 KODAI
22. Hipertenzinė (širdies liga) [kardiopatija] (I 11) (toliau – hipertenzinė kardiopatija).
22.1. Hipertenzinė (širdies liga) [kardiopatija] be (stazinio) širdies [kraujotakos] nepakankamumo (I 11.9) (toliau – hipertenzinė kardiopatija be širdies nepakankamumo). Diagnozė nustatoma radus padidėjusį AKS ir vieną šių požymių:
22.1.1. kairiojo skilvelio hipertrofija: masės indeksas vyrams > 116 g/m2, moterims > 104 g/m2; echokardiografiniai ar elektrokardiografiniai kairiojo skilvelio hipertrofijos požymiai;
22.1.2. besimptomė sistolinė (išstūmimo frakcija < 40), diastolinė (E/A santykis <1 – E – angl. early [ankstyvas] ir A – angl. atrial [prieširdinis] prisipildymai) ar mišri kairiojo skilvelio disfunkcija, kai yra koncentrinė kairiojo skilvelio hipertrofija;
22.1.3. angiospastinė (I.20.1), mikrovaskulinė krūtinės angina (I.20.9) ar išeminis krūtinės skausmas (I.20.8);
22.2. Hipertenzinė (širdies liga) [kardiopatija] (I 11.0) (toliau – hipertenzinė kardiopatija su širdies nepakankamumu). Diagnozė nustatoma radus padidėjusį AKS ir vieną šių požymių:
23. Hipertenzinė (inkstų liga) [nefropatija] (I 12) (toliau – hipertenzinė nefropatija):
23.1. Hipertenzinė inkstų liga [nefropatija] be inkstų veiklos nepakankamumo (I.12.9) (toliau – hipertenzinė nefropatija be inkstų nepakankamumo). Nustatoma radus padidėjusį AKS ir šiuos požymius (visi trys būtini):
23.2. Hipertenzinė (inkstų liga) [nefropatija] su inkstų (veiklos) nepakankamumu (I.12.0) (toliau – hipertenzinė nefropatija su inkstų nepakankamumu). Nustatoma radus šiuos požymius (visi trys būtini):
24. Antrinė hipertenzija (I 15):
24.1. I 15.0, I 15.1, I 15.2, I 15.8 koduojama atitinkamų sričių specialistams nustačius pagrindinę diagnozę.
25. Arterinės hipertenzijos ligos, kurių tiesiogiai neatspindi kodai (I 10, I 11, I 12, I 15):
VIII. ARTERINĖS HIPERTENZIJOS GYDYMAS
26. Įvertinus rizikos dydį, nusprendžiama, kada pradėti medikamentinį arterinės hipertenzijos gydymą, iki kiek mažinti kraujo spaudimą, kaip greitai turėtų būti pasiekiamas numatytas tikslinis kraujospūdis. Esant vidutinei rizikai, koreguojami rizikos veiksniai, prieš skiriant vaistus, pacientai 2–3 savaites stebimi, bet esant reikalui, vaistai skiriami iš karto, nustačius diagnozę. Didelės ir labai didelės rizikos pacientams taip pat koreguojami rizikos veiksniai ir vaistai skiriami iš karto, nustačius diagnozę.
IX. BENDRIEJI ARTERINĖS HIPERTENZIJOS GYDYMO PRINCIPAI
28. Esant mažai ir vidutinei rizikai AH gali būti gydoma vienu vaistu (1 schema), pasirenkant kurią nors iš išvardytų priešhipertenzinių vaistų klasių.
29. Esant didelei ir labai didelei rizikai, gydymas pradedamas iškart nuo dviejų priešhipertenzinių vaistų mažesnių dozių derinio (1 schema).
30. Pradedant gydymą, bet kurį priešhipertenzinį vaistą skirti nedidelėmis dozėmis, stengiantis išvengti vaistų šalutinio poveikio.
31. Nepasiekus tikslinio kraujospūdžio pradiniame gydymo etape, vaistų dozės didinamos iki vidutinių terapinių dozių (3 lentelė). Atsparios hipertenzijos gydymui skiriamos maksimalios vaistų dozės.
33. Gydymas dviejų ar trijų priešhipertenzinių vaistų deriniais taikomas apie 70 proc. sergančiųjų arterine hipertenzija. Vaistų deriniai parenkami individualiai. Prireikus daugiau nei trijų vaistų nuo hipertenzijos, bendrosios praktikos ar vidaus ligų gydytojas siunčia gydytojo specialisto konsultacijai (kardiologo, nefrologo ar kt.), po kurios jis gali išrašyti tris ar daugiau vaistus nuo hipertenzijos ne ilgiau 1 metų. Toliau siunčiama pakartotinai gydytojo specialisto konsultacijai.

3 lentelė. Įprastinės priešhipertenzinių vaistų paros dozės
| Eil. Nr. |
VAISTAS |
PAROS DOZĖS (mg) |
| 1. |
Amlodipinas |
2,5–10 |
| 2. |
Atenololis |
12,5–150 |
| 3. |
Betaksololis |
5–20 |
| 4. |
Diltiazemas |
90–360 |
| 5. |
Diltiazemas (modifikuoto poveikio) |
90–240 |
| 6. |
Doksazosinas (modifikuoto poveikio) |
1–8 |
| 7. |
Enalaprilis |
2,5–40 |
| 8. |
Felodipinas |
2,5–5 |
| 9. |
Fosinoprilis |
10–40 |
| 10. |
Hidrochlorotiazidas |
12,5–25 |
| 11. |
Indapamidas |
1,25–2,5 |
| 12. |
Kaptoprilis |
12,5–150 |
| 13. |
Klonidinas |
0,3–0,6 |
| 14. |
Kvinaprilis |
2,5–40 |
| 15. |
Labetololis |
200–1200 |
| 16. |
Lacidipinas |
2–6 |
| 17. |
Lerkanidipinas |
10–20 |
| 18. |
Lisinoprilis |
2,5–40 |
| 19. |
Metoprololis |
50–200 |
| 20. |
Metoprololis (modifikuoto poveikio) |
25–200 |
| 21. |
Metildopa |
500–2000 |
| 22. |
Moksonidinas |
0,2–0,4 |
| 23. |
Nebivololis |
2,5–10 |
| 24. |
Nifedipinas (modifikuoto poveikio) |
40–60 |
| 25. |
Nitrendipinas |
10–40 |
| 26. |
Prazosinas |
1,0–8 |
| 27. |
Perindoprilis |
4–8 |
| 28. |
Spironolaktonas |
12,5–50 |
| 29. |
Ramiprilis |
1,25–10 |
| 30. |
Spiraprilis |
3–6 |
| 31. |
Trandolaprilis |
0,5–2 |
| 32. |
Verapamilis (modifikuoto poveikio) |
120–240 |
Pastaba. Atsparios gydymui hipertenzijos atvejais gali būti skiriamos maksimalios dozės.
X. PRIEŠHIPERTENZINIAI VAISTAI, KOMPENSUOJAMI IŠ PRIVALOMOJO SVEIKATOS DRAUDIMO FONDO
34. Remiantis šiuo metu kompensuojamų iš Privalomojo sveikatos draudimo fondo medikamentų sąrašu, priešhipertenziniai vaistai suskirstyti į pirmąjį ir antrąjį sąrašus.
35. Pirmasis vaistų sąrašas – tai kompensuojami vaistai pradinei arterinio kraujo spaudimo korekcijai, iki bus atlikti tyrimai ir nustatytos klinikinės būklės, būtinos antrojo sąrašo preparatams skirti.
35.1. Kalcio kanalų blokatorių (toliau – KKB) grupėje:
35.2. AKF inhibitorių (toliau – AKFI) grupėje:
36. Antrasis vaistų sąrašas – tai vaistai, skiriami ilgalaikiam arterinės hipertenzijos gydymui būtinais tyrimais patvirtinus bent vieną klinikinę būklę šio sąrašo vaistui skirti. Sąrašas sudarytas remiantis klinikinių studijų patvirtintomis klinikinėmis būklėmis ir kai yra arterinės hipertenzijos komplikacijos („organų-taikinių“ pažeidimas) ir/arba lydinčios klinikinės būklės ir/arba rizikos veiksniai.
36.1. KKB grupėje:
36.1.1. Amlodipinas – hipertenzinė kardiopatija be širdies nepakankamumo (išimtis – lengvas širdies nepakankamumas NYHA I–II f. kl.); lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija); hipertenzinė arteriopatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); vyresnio amžiaus žmonių hipertenzija (≥ 65 metų).
36.1.2. Diltiazemas (modifikuoto poveikio) – hipertenzinė kardiopatija (tachisistoliniai ritmo sutrikimai); lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija); hipertenzinė nefropatija.
36.1.3. Felodipinas – hipertenzinė kardiopatija be širdies nepakankamumo (išimtis – lengvas širdies nepakankamumas NYHA I–II f. kl.); lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija); hipertenzinė nefropatija; lydintis cukrinis diabetas; vyresnio amžiaus žmonių hipertenzija (≥ 65 metų).
36.1.4. Lacidipinas – hipertenzinė kardiopatija be širdies nepakankamumo; lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija); hipertenzinė arteriopatija; hipertenzinė nefropatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); kai yra lėtinė smegenų išemija; vyresnio amžiaus žmonių hipertenzija (≥ 65 metų).
36.1.5. Lerkanidipinas – hipertenzinė kardiopatija be širdies nepakankamumo; hipertenzinė arteriopatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); vyresnio amžiaus žmonių hipertenzija ( 65 metų).
36.1.6. Nitrendipinas – hipertenzinė kardiopatija be širdies nepakankamumo; vyresnio amžiaus žmonių hipertenzija (≥ 65 metų).
36.2. AKFI grupėje:
36.2.1. Fosinoprilis – hipertenzinė kardiopatija be arba su širdies nepakankamumu; hipertenzinė nefropatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); vyresnio amžiaus žmonių hipertenzija (≥ 65 metų).
36.2.2. Kvinaprilis – hipertenzinė kardiopatija be arba su širdies nepakankamumu; lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija ir/arba persirgtas miokardo infarktas ir/arba po kateterinio/chirurginio gydymo); hipertenzinė arteriopatija; hipertenzinė nefropatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); vyresnio amžiaus žmonių hipertenzija (≥ 65 metų).
36.2.3. Lisinoprilis – hipertenzinė kardiopatija be širdies nepakankamumo; hipertenzinė nefropatija; lydintis cukrinis diabetas.
36.2.4. Perindoprilis – hipertenzinė kardiopatija be arba su širdies nepakankamumu; lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija ir/arba persirgtas miokardo infarktas ir/arba po kateterinio/chirurginio gydymo); po persirgto insulto ir/arba praeinančio smegenų išemijos priepuolio (PSIP); hipertenzinė arteriopatija; hipertenzinė nefropatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); vyresnio amžiaus žmonių hipertenzija (≥ 65 metų).
36.2.5. Ramiprilis – hipertenzinė kardiopatija be arba su širdies nepakankamumu; lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija ir/arba persirgtas miokardo infarktas ir/arba po kateterinio/chirurginio gydymo); hipertenzinė arteriopatija; hipertenzinė nefropatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); vyresnio amžiaus žmonių hipertenzija (≥ 65 metų).
36.2.6. Spiraprilis – hipertenzinė kardiopatija be širdies nepakankamumo; hipertenzinė nefropatija; lydintis cukrinis diabetas.
36.2.7. Trandolaprilis – hipertenzinė kardiopatija be širdies nepakankamumo; lydinti koronarinė širdies liga (persirgtas miokardo infarktas); hipertenzinė nefropatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas).
Pastaba. AKF inhibitoriai neskiriami esant abipusei inkstų arterijos stenozei.
36.3. BAB grupėje:
36.3.1. Betaksololis – hipertenzinė kardiopatija be širdies nepakankamumo; lydinti koronarinė širdies liga (krūtinės angina ir/arba nebyli miokardo išemija).
36.3.2. Metoprololis (modifikuoto poveikio) – hipertenzinė kardiopatija be arba su širdies nepakankamumu; lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija ir/arba persirgtas miokardo infarktas ir/arba po kateterinio/chirurginio gydymo); lydinčios tachiaritmijos; lydintis cukrinis diabetas; hipertenzinė arteriopatija.
36.3.3. Nebivololis – hipertenzinė kardiopatija be širdies nepakankamumo; lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija); kai reikia skirti BAB ir yra lydintis cukrinis diabetas (ir/arba metabolinis sindromas).
Pastaba. Vaistą saugu vartoti, esant lydinčiai periferinių arterijų ligai.
36.4. Kiti:
36.4.1. Doksazosinas (modifikuoto poveikio) – AH, lydima gėrybinės prostatos hiperplazijos; lydintis cukrinis diabetas (ir/arba metabolinis sindromas).
Pastaba. Neskirti, esant III–IV NYHA funkcinės klasės širdies nepakankamumui.
36.4.3. Indapamidas (modifikuoto poveikio) – hipertenzinė kardiopatija be širdies nepakankamumo; hipertenzinė nefropatija; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); vyresnio amžiaus žmonių hipertenzija ( 65 metų).
36.4.5. Labetalolis, metildopa – arterinė hipertenzija ir nėštumas (skiriant labetololį pirmuosius tris nėštumo mėnesius įvertinti naudos ir rizikos santykį).
36.4.6. Rilmenidinas, Moksonidinas – hipertenzinė kardiopatija be širdies nepakankamumo; lydintis cukrinis diabetas (ir/arba metabolinis sindromas); vyresnio amžiaus žmonių hipertenzija (≥65 metų).
Punkto pakeitimai:
Nr. V-716, 2003-12-09, Žin., 2003, Nr. 119-5452 (2003-12-18), i. k. 1032250ISAK000V-716
XI. ANTROJO SĄRAŠO VAISTŲ SKYRIMAS PAGAL KLINIKINES BŪKLES
37. Hipertenzinė kardiopatija be širdies nepakankamumo:
• AKF inhibitorių grupėje: fosinoprilis; kvinaprilis; lisinoprilis; perindoprilis; ramiprilis; spiraprilis; trandolaprilis;
• KKB grupėje: amlodipinas; felodipinas; lacidipinas; lerkanidipinas; nitrendipinas;
• BAB grupėje: betaksololis; metoprololis (modifikuoto poveikio); nebivololis;
• kitų vaistų grupėje: indapamidas; indapamidas (modifikuoto poveikio); moksonidinas.
38. Hipertenzinė kardiopatija su širdies nepakankamumu:
• AKF inhibitorių grupėje: fosinoprilis; kvinaprilis; perindoprilis; ramiprilis;
• BAB grupėje: metoprololis (modifikuoto poveikio);
• KKB grupėje: amlodipinas ir felodipinas skiriami tik esant lengvam širdies nepakankamumui I–II NYHA f. kl.
39. Hipertenzinė kardiopatija (tachisistoliniai ritmo sutrikimai):
• KKB grupėje: diltiazemas (modifikuoto poveikio); verapamilis (modifikuoto poveikio);
• BAB grupėje: metoprololis (modifikuoto poveikio).
40. Lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija):
• KKB grupėje: amlodipinas; diltiazemas (modifikuoto poveikio); felodipinas; lacidipinas; verapamilis (modifikuoto poveikio);
• BAB grupėje: betaksololis; nebivololis.
41. Lydinti koronarinė širdies liga (krūtinės angina ir/arba miokardo išemija ir/arba persirgtas miokardo infarktas ir/arba po kateterinio/chirurginio gydymo):
• AKF inhibitorių grupėje: kvinaprilis; perindoprilis; ramiprilis;
• BAB grupėje: metoprololis (modifikuoto poveikio).
42. Lydinti koronarinė širdies liga (persirgtas miokardo infarktas):
• AKF inhibitorių grupėje: trandolaprilis.
43. Po persirgto insulto arba praeinančio smegenų išemijos priepuolio:
• AKF inhibitorių grupėje: perindoprilis.
45. Hipertenzinė arteriopatija:
• KKB grupėje: amlodipinas; lacidipinas; lerkanidipinas;
• AKF inhibitorių grupėje: kvinaprilis; perindoprilis; ramiprilis;
• BAB grupėje: nebivololis; metoprololis (modifikuoto poveikio).
46. Hipertenzinė nefropatija:
• KKB grupėje: diltiazemas (modifikuoto poveikio); felodipinas; lacidipinas; verapamilis (modifikuoto poveikio);
• AKF inhibitorių grupėje: fosinoprilis; kvinaprilis; lisinoprilis; perindoprilis; ramiprilis; spiraprilis; trandolaprilis;
• kitų vaistų grupėje: indapamidas; indapamidas (modifikuoto poveikio).
47. Lydintis cukrinis diabetas (ir/arba metabolinis sindromas):
• KKB grupėje: amlodipinas; felodipinas; lacidipinas; lerkanidipinas;
• AKF inhibitorių grupėje: fosinoprilis; kvinaprilis; lisinoprilis; perindoprilis; ramiprilis; spiraprilis; trandolaprilis;
• BAB grupėje: nebivololis; metoprololis (modifikuoto poveikio);
• kitų vaistų grupėje: doksazosinas (modifikuoto poveikio); moksonidinas; indapamidas (modifikuoto poveikio).
49. Vyresnio amžiaus žmonių hipertenzija (≥ 65 metų):
• KKB grupėje: amlodipinas; felodipinas; lacidipinas; lerkanidipinas; nitrendipinas;
• AKF inhibitorių grupėje: fosinoprilis; kvinaprilis; perindoprilis; ramiprilis;
• kitų vaistų grupėje: indapamidas (modifikuoto poveikio); moksonidinas.
50. Arterinė hipertenzija ir nėštumas:
• kitų vaistų grupėje: klonidinas tik trečiame nėštumo trimestre; labetalolis (skiriant pirmuosius tris nėštumo mėnesius įvertinti naudos ir rizikos santykį), metildopa.
51. Arterinė hipertenzija, lydima gėrybinės prostatos hiperplazijos:
• kitų vaistų grupėje: doksazosinas (modifikuoto poveikio).
52. Skiriant vaistą iš antrojo vaistų sąrašo, būtina tyrimais patvirtinti bent vieną klinikinę būklę (tyrimų apimtis įvairių lygių gydymo įstaigose gali skirtis):
52.1. Hipertenzinė kardiopatija:
• kairiojo skilvelio hipertrofija, nustatyta EKG ir/arba echokardiografiškai;
• kairiojo skilvelio disfunkcija arba širdies nepakankamumas, patvirtinamas NYHA funkcine klase ir/arba echokardiografiškai;
• miokardo išemija, patvirtinta EKG ir/arba ambulatorinio EKG monitoravimo metu;
• koronarinė širdies liga, patvirtinta EKG ir/arba krūvio EKG ir/arba echokardiografiškai ir/arba koronarografijos metu;
• kairiojo prieširdžio padidėjimas, nustatytas EKG ir/arba echokardiografiškai;
• aritmijos, nustatytos EKG ir/arba krūvio EKG ir/arba ambulatorinio EKG monitoravimo ir/arba stemplinio arba intrakardinio elektrofiziologinio tyrimo metu.
52.2. Hipertenzinė arteriopatija:
• endotelio disfunkcija, nustatyta ultargrasiniu žasto arterijos tyrimu;
• arterijų sienelės standumo padidėjimas, nustatytas pulsinės bangos greičio padidėjimu ar kitais arterijų standumo indeksais;
• miego ar šlaunies arterijos intimos-medijos sustorėjimas, arterijų plokštelės ar stenozės, nustatytos ultragarsiniu tyrimu;
• hipertenzinė angioretinopatija ir/arba jos komplikacijos – tinklainės venų trombozė ar tinklainės arterijų embolija, okliuzija, nustatytos oftalmoskopijos metu;
• periferinių arterijų liga, nustatyta kliniškai ir/arba matuojant žasto-kulkšnelių spaudimų indeksą ir/arba ultragarsinio ar angiografinio tyrimo metu;
• aortos aneurizma ar sluoksniuojanti aortos aneurizma, nustatyta rentgenologinio, ultargarsinio, kompiuterinės tomografijos ar magnetinio rezonanso tyrimais.
Pastabos:
1. Mikroalbuminurija gali būti nustatoma vienu iš šių trijų metodų (visi trys metodai lygiaverčiai):
• nefelometriniu būdu ar kitais imunocheminiais metodais: paros šlapime (mikroalbuminurija konstatuojama, kai su šlapimu išsiskiria 30–300 mg albumino per 24 val.), arba
• nefelometriniu būdu ar kitais imunocheminiais metodais vienkartiniame rytiniame šlapime nustatant albumino ir kreatinino kiekį ir jų santykį (albumino/kreatinino santykis vyrams 2,5–25 mg/mmol, moterims 3,5–35 mg/mmol rodo, kad yra mikroalbuminurija), arba
• pusiau kiekybiniais metodais (mėginio juostelėmis). Mikroalbuminurija konstatuojama pagal mėginio juostelių spalvos pokyčius.
Cockroft-Gault formulė:
![]()
![]()
3. Inkstų veiklos nepakankamumas konstatuojamas, kai kreatininas vyrams ≥ 110 µmol/l, moterims ≥ 90 µmol/l ir/arba šlapalas ≥ 8,3 mmol/L, arba pagal Cockroft-Gault formulę apskaičiuotas glomerulų filtracijos greitis < 80 ml/min.
4. Nesant podagros, inkstų pažeidimui būdinga hiperurikemija: vyrams > 520 µmol/l, moterims > 410 µmol/l.
52.4. Hipertenzija ir metabolinis sindromas (būtina sąlyga: rezistencijos insulinui ir/arba gliukozės netoleravimas ir/arba antro tipo cukrinio diabetas plius trys iš keturių išvardytų komponentų):
52.4.1. pilvinis nutukimas:
• juosmens apimtis vyrams > 102 cm ir moterims > 88 cm, kai kūno masės indeksas (KMI) > 25 ir < 30 arba
• KMI ≥ 30;
52.4.2. hipercholesterolemija:
• bendras cholesterolis > 5 mmol/L ir/ar
• MTL – cholesterolis > 3 mmol/L;
XII. PIRMINĖS ARTERINĖS HIPERTENZIJOS DIAGNOSTIKA IR GYDYMAS IKI NĖŠTUMO, NĖŠTUMO METU IR LAKTACIJOS PERIODE
53. Diagnostiniai kriterijai. (Pasaulio sveikatos organizacija, 2000 m.) Nėštumo metu AH diagnozuojama:
54. Rizikos laipsniai nėštumo metu (Europos kardiologų draugija, 2003):
54.1. Maža rizika: AKS 140–160/90–110, normalūs medicininio tyrimo duomenys, normalūs EKG ir EchoKG duomenys, nėra proteinurijos.
54.2. Didelė rizika: II AKS padidėjimas, vidaus organų (širdies ar/ir inkstų) pažeidimo požymiai, apsunkinta akušerinė anamnezė, lydinčios jungiamojo audinio ar inkstų ligos, cukraligė.
Pastaba. Paprastai AKS matuojamas moteriai sėdint. Antroje nėštumo pusėje AKS matuojamas nėščiajai gulint ant šono, pakėlus galvūgalį 15–30°.
55. Stebėjimas ir gydymas iki nėštumo. Reikia atminti, kad nėštumo metu, kai yra I laipsnio AKS padidėjimas, AH gali progresuoti iki didelės ir sukelti sunkias komplikacijas, tarp jų ir eklampsiją. Planuojant nėštumą, rekomenduojama įvertinti rizikos veiksnius, akcentuoti nemedikamentinio gydymo svarbą ir peržiūrėti AKS mažinančių vaistų skyrimą: neskirti AKF inhibitorių, AT1 receptorių blokatorių, diuretikų ir kalcio kanalų blokatorių.
56. Stebėjimas ir gydymas nėštumo metu. Dažnai matuoti AKS (pirmus du nėštumo trimestrus – bent kartą per mėnesį, trečią trimestrą – vieną ar du kartus per savaitę) ir koreguoti hipertenziją. Nėštumo metu, sunormalizavus AKS, sergančiųjų nei trumpalaikė nei ilgalaikė prognozė nepablogėja.
| Nemedikamentinio gydymo ypatumai: |
Medikamentinis gydymas:
|
| • Tausojantis režimas |
• Jei nėštumo pradžioje AKS savaime tampa normalus, pirmąsias 12 savaičių galima visai neskirti vaistų |
| • Natris fiziologinės normos ribose |
• metildopa (pradinė dozė 125–250 mg × 2–4, didžiausia 4,0 g/d.) |
| • Nereikia mažinti kūno svorio |
Jei efektas nepakankamas, skirti: |
| • Nevartoti alkoholio |
• labetalolio (pradinė dozė 100 mg × 2, daugiausia 1200 mg/d.) arba |
|
|
• antroje nėštumo pusėje – atenololio 25–100 mg/d., metoprololio 25–100 mg/d. Juos skirti galimai trumpiau (<4–6 sav.), stebėti vaisiaus augimą ir jo širdies veiklą. |
|
|
• trečiame nėštumo trimestre galima skirti klonidiną 0,1–0,3 mg/d., daugiausia 1,2 mg/d. |
Pastabos:
• Visų vaistų dozes didinti palaipsniui, stengiantis nesumažinti vaisiaus kraujotakos.
• Kontraindikuotini: AKF inhibitoriai, AT1 receptorių blokatoriai.
• Diuretikų reikėtų vengti, nes plazmos tūrį nėščiosioms mažinti netikslinga (mažina placentos kraujotaką, neapsaugo nuo toksemijos). Išsivysčius preeklampsijai ar sulėtėjus vaisiaus augimui diuretikai kontraindikuotini. Įprastai gydymui skiriama hidrochlorotiazido, (furozemidas skiriamas esant širdies ar inkstų nepakankamumui).
• Jei didelės AH gydymas minėtais optimaliais vaistais neefektyvus, išimtiniais atvejais gali būti skiriamas įprastinis hipertenzijos gydymas (išskyrus AKF inhibitorius, AT1 receptorių blokatorius).
• Pirmame nėštumo trimestre neskirti kalcio kanalų blokatorių (dėl teratogeniškumo). Esant reikalui skirti magnio sulfatą.
• Visų naujausių vaistų nuo hipertenzijos saugumas nėštumo metu neištirtas.
57. Gydymas laktacijos periodu:
• Laktacijos periodu neskirti -metildopos (motinai gali išsivystyti silpnumas, depresija).
• Laktacijos pradžioje vengti diuretikų (jie mažina pieno kiekį).
• Dėl nedidelės atenololio ir metoprololio koncentracijos motinos piene juos galima skirti, stebint, ar neatsiranda kūdikio -receptorių blokavimo požymių (bradikardijos, hipotenzijos). Ilgalaikio vaikų stebėjimo dėl šių vaistų skyrimo duomenų nėra.
• AKF inhibitoriai gali būti skiriami.
Pastaba. Dauguma antihipertenzinių vaistų išskiriami su motinos pienu, todėl dažnai tenka spręsti, ar nutraukti kūdikio žindymą (jei vaisto skyrimas būtinas motinai), ar nevartoti vaistų. Šiuo metu duomenys, apie naujausių vaistų koncentraciją motinos piene nepakankami, taip pat nėra ilgalaikio žindytų vaikų, kurių motinos vartojo antihipertenzinius vaistus, stebėjimo duomenų.
______________
Priedo pakeitimai:
Nr. V-348, 2003-06-11, Žin., 2003, Nr. 58-2624 (2003-06-18), i. k. 1032250ISAK000V-348
Patvirtinta. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
1 priedas. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
2 priedas. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
3 priedas. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
4 priedas. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
5 priedas. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
5 priedas. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
5 priedas. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
5 priedas. Neteko galios nuo 2011-07-29
Priedo naikinimas:
Nr. V-713, 2011-07-22, Žin. 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
Patvirtinta. Neteko galios nuo 2009-03-01
Priedo naikinimas:
Nr. V-127, 2009-02-20, Žin. 2009, Nr. 23-920 (2009-02-28), i. k. 1092250ISAK000V-127
1 priedas. Neteko galios nuo 2009-03-01
Priedo naikinimas:
Nr. V-127, 2009-02-20, Žin. 2009, Nr. 23-920 (2009-02-28), i. k. 1092250ISAK000V-127
2 priedas. Neteko galios nuo 2009-03-01
Priedo naikinimas:
Nr. V-127, 2009-02-20, Žin. 2009, Nr. 23-920 (2009-02-28), i. k. 1092250ISAK000V-127
3 priedas. Neteko galios nuo 2009-03-01
Priedo naikinimas:
Nr. V-127, 2009-02-20, Žin. 2009, Nr. 23-920 (2009-02-28), i. k. 1092250ISAK000V-127
4 priedas. Neteko galios nuo 2009-03-01
Priedo naikinimas:
Nr. V-127, 2009-02-20, Žin. 2009, Nr. 23-920 (2009-02-28), i. k. 1092250ISAK000V-127
PATVIRTINTA
Lietuvos Respublikos sveikatos apsaugos
ministro 2002 m. rugpjūčio 14 d.
įsakymu Nr. 422
Prostatos piktybinių navikų (C61) diagnostikos ir ambulatorinio gydymo metodika
1. Gydytojas, įtaręs priešinės liaukos vėžio diagnozę ir atlikęs tyrimus savo kompetencijos ribose, siunčia pacientą priešinės liaukos vėžio diagnozės nustatymui į gydymo įstaigą, teikiančią onkologinę pagalbą ir turinčią sąlygas pilnam priešinės liaukos vėžio ir jo išplitimo ištyrimui pagal diagnostikos metodiką (4 priedas).
2. Sveikatos priežiūros įstaigose, turinčiose reikalingas tarnybas ir specialistus, užtikrinamas pilnas paciento ištyrimas ir nustatoma gydymo taktika.
6. Priešinės liaukos vėžys gydomas tik tose asmens sveikatos priežiūros įstaigose, kuriose yra kompleksinio gydymo galimybės (įskaitant priešinės liaukos vėžio chirurgiją, spindulinę terapiją, chemoterapiją).
7. Ambulatorinio, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, prostatos piktybinių navikų gydymo schema (5 priedas).
______________
| 1 PRIEDAS |
TNM klasifikacija
Klasifikuojama tik adenokarcinoma. Sarkomos ar pereinamųjų ląstelių karcinomos neklasifikuojamos. Priešinės liaukos pereinamųjų ląstelių karcinoma klasifikuojama kaip šlaplės navikas.
Klinikinė TNM klasifikacija
| T |
Pirminis navikas |
| TX: |
Pirminio naviko neįmanoma įvertinti |
| T0: |
Nėra pirminio naviko požymių |
| T1: |
Kliniškai nepasireiškiantis, nepalpuojamas, vizualizacijos metodais nepastebimas navikas |
| T1a: |
Navikas atsitiktinai histologiškai rastas mažiau kaip 5 proc. rezekuoto audinio |
| T1b: |
Navikas atsitiktinai histologiškai rastas daugiau kaip 5 proc. rezekuoto audinio |
| T1c: |
Navikas aptiktas ištyrus punkcinės biopsijos medžiagą (atliktos dėl padidėjusio PSA) |
| T2: |
Navikas, apribotas priešinės liaukos* |
| T2a: |
Navikas apėmęs vieną skiltį |
| T2b: |
Navikas apėmęs abi skiltis |
| T3: |
Navikas infiltravęs priešinės liaukos kapsulę** |
| T3a: |
Ekstrakapsulinis išplitimas (vienpusis ar abipusis) |
| T3b: |
Navikas infiltravęs sėklines pūsleles, nefiksuotas |
| T4: |
Navikas nejudrus arba infiltravęs gretimas struktūras: sėklines pūsleles, šlapimo pūslės kaklelį, išorinį sfinkterį, tiesiąją žarną, keliamuosius išangės raumenis ir/arba mažojo dubens sieną |
*Navikas, aptinkamas tiriant punkcinės biopsijos medžiagą, bet nepalpuojamas ir nepastebimas vizualizacijos metodais, klasifikuojams kaip T1.
**Išplitimas į priešinės liaukos viršūnę ir į kapsulę (jos neperaugant) klasifikuojamas ne kaip T3, o kaip T2.
Priešinės liaukos sritiniai limfmazgiai (N) yra dubenyje, išsidėstę žemiau bendrųjų klubinių arterijų bifurkacijos. Laterališkumas neturi įtakos N klasifikacijai.
| N |
Sritiniai limfmazgiai |
| NX: |
Metastazių sritiniuose limfmazgiuose neįmanoma įvertinti |
| N0: |
Metastazių sritiniuose limfmazgiuose nėra |
| N1: |
Metastazės sritiniuose limfmazgiuose ar limfmazgyje |
|
|
|
| M |
Tolimosios metastazės*** |
| MX: |
Tolimųjų metastazių neįmanoma įvertinti |
| M0: |
Tolimųjų metastazių nėra |
| M1: |
Yra tolimųjų metastazių |
| M1a: |
Yra metastazių neregioniniuose limfmazgiuose |
| M1b: |
Yra metastazių kauluose |
| M1c: |
Yra kitokių tolimųjų metastazių |
Patologinė pTNM klasifikacija:
Kategorijos pT, pN ir pM atitinka kategorijas T, N, ir M.
Kategorijos pT1 nėra, kadangi šiuo atveju būna per mažai medžiagos įvertinti didžiausią pT kategoriją.
Grupavimas pagal stadijas
| I stadija |
T1a |
N0 |
M0 |
G1 |
| II stadija |
T1a T1b T1c T2 |
N0 N0 N0 N0 |
M0 M0 M0 M0 |
G2,3–4 bet koks G bet koks G bet koks G |
| III stadija |
T3 |
N0 |
M0 |
bet koks G |
| IV stadija |
T4 Bet koks T Bet koks T Bet koks T Bet koks T |
N0 N1 N2 N3 bet koks N |
M0 M0 M0 M0 M1 |
bet koks G bet koks G bet koks G bet koks G bet koks G |
Histologinė klasifikacija
Epiteliniai navikai:
Adenokarcinoma
-Nustatoma tik kanalėliuose
-Mucinozinė
Smulkių ląstelių karcinoma
Tarpinių ląstelių karcinoma
Karcinoma in situ (intraepitelinė neoplazija) ir neoplazijos pirmtakai
Karcinosarkoma
Neepiteliniai navikai
Mezenchiminė-gerybinė ir piktybinė
Limfoma
Germinaciniai navikai
Grupavimas pagal Gleason sumą:
| Gleason suma |
|
| 2–4 |
gerai diferencijuotas vėžys |
| 5–6 |
vidutiniškai diferencijuotas vėžys |
| 7 |
vidutiniškai blogai diferencijuotas vėžys |
| 8–10 |
blogai diferencijuotas vėžys |
Naviko diferenciacijos laipsnis:
| GX |
diferenciacijos laipsnio neįmanoma įvertinti |
| G1 |
gerai diferencijuotas vėžys |
| G2 |
vidutiniškai diferencijuotas vėžys |
| G3–4 |
blogai diferencijuotas/nediferencijuotas vėžys |
Prognostiniai veiksniai
Diagnostikos metodika
Diagnostikos pagrindai: priešinės liaukos vėžio diagnostikai būtini tyrimai yra PSA nustatymas, priešinės liaukos palpacija per tiesiąją žarną – rektalinis tyrimas, echoskopija (tiksliausia–transrektalinė) ir adatinė punkcinė biopsija (6 gabalėliai).
Kraują PSA nustatymui būtina paimti prieš minėtas manipuliacijas.
PSA nustatymas yra jautriausias ir specifiškiausias markeris ankstyvai diagnostikai ir ligos eigos kontrolei. Nustatytas lygis serume priklauso nuo paciento amžiaus, priešinės liaukos tūrio (organui specifinis markeris).
Tyrimai, atliekami T, N ir M kategorijų įvertinimui:
T kategorija Digitalinis rektalinis ištyrimas, vizualizacija atliekant transrektinę echoskopiją, kompiuterinę tomografiją, biopsinės medžiagos ištyrimas*
N kategorija Vizualizacijos metodai (echoskopija ir/ar kompiuterinė tomografija) ir/arba pooperacinis limfmazgių ištyrimas (abipusė klubinė limfadenektomija – atvira arba laparoskopinė)
Sritinis naviko išplitimas vertinamas planuojant radikalų priešinės liaukos vėžio gydymą. Jis svarbus, kai nustatomas aukštas PSA lygis (>20 ng/ml), blogos diferenciacijos, didelis pirminis navikas (>T2b) ir perineurinė naviko invazija
M kategorija Skeleto scintigrafija** ir/ar rentgenologinis tyrimas, krūtinės ląstos rentgenograma, pilvo echoskopija.
*Punkcinė biopsija ir histologinė naviko diagnostika:
Indikacija punkcinei biopsijai yra PSA lygis serume > 4 ng/ml ir/arba apčiuopiami induraciniai pokyčiai arba mazgas priešinėje liaukoje.
Jei paciento funkcinė būklė patenkinama (galimas radikalus gydymas), nustatomas PSA lygis 4–10 ng/ml, o digitaliai ir echoskopijos metu priešinė liauka atrodo nepakitusi, tikslinga atlikti sekstantinę (6 gabalėliai) liaukos biopsiją.
Jeigu, atlikus pirminę priešinės liaukos biopsiją, nustatoma intraepitelinė priešinės liaukos neoplazija, būtina kartoti biopsiją.
**Skeleto scintigrafija:
Skeleto scintigrafiją būtina atlikti, jei:
PSA lygis serume > 10 ng/ml
Pirminis navikas – T1, T2 su Gleason laipsniu ³ 8
Diagnozavus T3, T4 pirminį naviką ir nustačius klinikinius metastazinio proceso kauluose simptomus
Jei PSA lygis serume < 10 ng/ml, šis metodas nerekomenduojamas dėl mažos metastazių tikimybės
Kaulų destrukcijos lokalizacija gali būti patikslinama tiksline rentgenografija ar kompiuterine tomografija
Kompiuterinė tomografija:
Atliekama planuojant radikalią (³70 Gy) pritaikomąją spindulinę terapiją arba radikalią prostatektomiją. Šis metodas reikalingas priešinės liaukos ir dubens limfmazgių būklei įvertinti.
Magnetinio rezonanso tomografija:
Šis metodas klinikinėje praktikoje taikomas dubens ir pilvo limfmazgių bei stuburo slankstelių metastazių patikslinimui, jei nurodytais metodais nepavyksta to įvertinti.
Ambulatorinio, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, prostatos piktybinių navikų gydymo schema
| Stadija |
Gydymas |
Komentarai |
|
T1a |
Stebėjimo ir laukimo taktika |
Standartinė taktika, esant gerai ar vidutiniškai diferencijuotam navikui ir laukiamam išgyvenamumui < 10 metų. Pacientams su laukiamu išgyvenamumu > 10 metų patariama kartoti prostatos biopsijas. |
| Radikali prostatektomija
Spindulinė terapija |
Renkamasi jaunesniems pacientams su laukiamu ilgu išgyvenamumu, nustačius blogai diferencijuotą naviką. Hormonoterapija neskiriama. |
|
|
T1b – T2b
|
Stebėjimo ir laukimo taktika |
Simptomų neturintiems pacientams, esant gerai ar vidutiniškai diferencijuotam navikui ir laukiamam išgyvenamumui < 10 metų. Pacientams, kurie nenori patirti su gydymu susijusių galimų komplikacijų. |
| Radikali prostatektomija |
Pacientai su laukiamu išgyvenamumu > 10 metų, ypač nustačius blogai diferencijuotą naviką. Skirti 2-3 mėnesių trukmės neoadjuvantinę hormonų terapiją. |
|
| Spindulinė terapija |
Pacientai su laukiamu išgyvenamumu > 10 metų. Pacientai, kuriems kontraindikuotina radikali prostatektomija. Netinkami operacijai pacientai su laukiamu išgyvenamumu 5 – 10 metų ir blogai diferencijuotu naviku. Dozė ³70 Gy. Skirti 2-3 mėnesių trukmės neoadjuvantinę hormonoterapiją, spindulinio gydymo metu ir po jo. Viso hormoninio gydymo trukmė neviršija 6 mėn. |
|
| Hormonoterapija (antiandrogenų monoterapi ja arba farmakologinė ar chirurginė kastracija) |
Simptomų turintys pacientai, netinkantys radikaliam gydymui. Jų netinkamumas radikaliam gydymui įvertinamas onkologo-radioterapeuto, urologo ir onkologo-chemoterapeuto konsiliumu. |
|
|
T3 – T4 N0 M0
|
Stebėjimo ir laukimo taktika |
Pasirinkimo galimybė pacientams su T3, esant gerai ir vidutiniškai diferencijuotiems navikams ir laukiamu išgyvenamumu < 10 metų. Hormonoterapija netaikoma. |
| Radikali prostatektomija |
Pasirinkimo galimybė, kai PSA < 20 ng/ml, T3, Gleason laipsnis < 8 ir laukiamu išgyvenamumu > 10 metų. |
|
| Spindulinė terapija |
T3 pacientai su laukiamu išgyvenamumu > 5 – 10 metų. Dozė ³ 70 Gy. |
|
| Hormonoterapija 1. farmakologinė ar chirurginė kastracija 2. antiandrogenų monoterapija |
Simptomus turintys pacientai su T3 – T4 išplitimu, netinkami kitam gydymui. Jų netinkamumas radikaliam gydymui įvertinamas onkologo–radioterapeuto, urologo ir onkologo-chemoterapeuto konsiliumu. |
|
| Kombinuotas gydymas
|
Spindulinė terapija + hormonų terapija (prieš spindulinę terapiją, laike jos ir po jos – iš viso 6 mėnesius). Radikali prostatektomija+ 2 mėnesių trukmės neoadjuvantinė hormonoterapija (kai PSA < 20 ng/ml, T3, Gleason laipsnis < 8 ir laukiamas išgyvenamumas >10 metų). |
|
|
N+, M0 |
Stebėjimo ir laukimo taktika |
Simptomų neturintys pacientai. Paciento pasirinkimas. |
| Radikali prostatektomija |
Paciento pasirinkimas. |
|
| Spindulinė terapija |
Paciento pasirinkimas. |
|
| Hormonoterapija |
Farmakologinė (iki 3 nuoseklių PSA padidėjimų) ar chirurginė kastracija. Antiandrogenų monoterapija. Intermituojanti hormonoterapija. |
|
| Kombinuotas gydymas |
Paciento pasirinkimas: spindulinė terapija arba radikali prostektomija + 2 mėn. trukmės neoadjuvantinė hormonoterapija, kaip prie T3 stadijos gydymo. |
|
| M+ |
Hormonoterapija |
Farmakologinė (iki 3 nuoseklių PSA padidėjimų) ar chirurginė kastracija. Antiandrogenų monoterapija. Atsiradus rezistentiškumui hormonoterapijai, rekomenduojama: kastracija estrogenai chemoterapija. Sekant PSA, nesant jo mažėjimo, hormoninis gydymas nutraukiamas. |
|
Bendros nuorodos
1. Farmakologinė kastracija: LHRH agonistai: Goserelinas 3,6mg kas 4 sav. arba 10,8mg kas 12 sav. Triptorelinas 3,75 mg kas 4 sav. Leuprorelinas 3,75mg kas 4 sav. 2 sav. prieš LHRH agonistų pirmą injekciją ir 2 savaites po jos skirti bikalutamido po 50mg arba cyproterono acetato 100 mg parai
2. Chirurginė kastracija: sėklidžių enukleacija arba sėklidžių pašalinimas (orchektomija)
3. Antiandrogenų monoterapija: bikalutamidas 150mg parai; cyproterono acetatas 200-300mg parai
4. Neoadjuvantinė hormonoterapija
Antiandrogenų monoterapijos variantas Farmakologinės kastracijos variantas
5. Bifosfonatai Skiriami tik osteoklastinėms-osteolizinėms kaulų metastazėms gydyti po neefektyvios spindulinės terapijos Naudojimo trukmė neviršija 1 metų Pamidronatas (Aredia) 90mg į/v kas 4 sav. arba 60mg į/v kas 3 sav. Klodronatas (Bonefos) 300mg/d į/v 1-5 d., kol normalizuosis kalcio kiekis kraujyje, po to 1600mg/p per os (dozė koreguojama priklausomai nuo inkstų funkcijos)
6. Chemoterapija: Docetaxeli 75 mg/m2 kas 3 sav., 2–6 kursai
7. Pastaba Hormoninių vaistų ligoniams, sergantiems metastazavusiu priešinės liaukos vėžiu (stadijos N+, M0 ir M+), negalintiems atvykti į konsultacijas universitetų ligoninėse dėl sveikatos būklės, gali išrašyti bendrosios praktikos gydytojas pagal gyvenamąją vietą, pateikęs urologui išsamų išrašą iš medicininių dokumentų Forma Nr. 027/a bei kraujo PSA tyrimo, ne senesnio kaip 3 mėn., duomenis ir gavęs raštišką urologo išvadą. Urologo konsultacija apmokama bendra tvarka. |
||
Lentelės pakeitimai:
Nr. V-253, 2003-05-02, Žin., 2003, Nr. 47-2088 (2003-05-14), i. k. 1032250ISAK000V-253
Nr. V-756, 2005-10-10, Žin., 2005, Nr. 124-4427 (2005-10-18), i. k. 1052250ISAK000V-756
PATVIRTINTA
Lietuvos Respublikos sveikatos apsaugos
ministro 2002 m. rugpjūčio 14 d.
įsakymu Nr. 422
ŠIRDIES VEIKLOS NEPAKANKAMUMO (TLK kodas I 50.)
AMBULATORINĖS DIAGNOSTIKOS IR GYDYMO METODIKA
(vadovaujantis kompensuojamų iš PSDF vaistų sąrašu,
SAM įsakymas Nr. 84 2002 02 14)
LĖTINIO ŠIRDIES NEPAKANKAMUMO (ŠN) AMBULATORINĖ DIAGNOSTIKA
Lėtinio ŠN paplitimas populiacijoje – 2%, virš 65 m. > 10%,
kairiojo skilvelio besimptomė disfunkcija – 2,9 %

ŪMI – ūmus miokardo infarktas,
EKG – elektrokardiografinis tyrimas,
CRB – C reaktyvinis baltymas,
TTH – tireotropinis hormonas

Širdies ir kraujagyslių Niujorko širdies asociacijos (NYHA) funkcinio pajėgumo klasės
| Funkcinė klasė |
Požymiai |
| I (kompensuotas ŠN) |
Ligoniai, kuriems yra minimalių širdies sutrikimų. Jie gerai toleruoja fizinį krūvį ir jo metu bei ramybėje jokio diskomforto nejaučia. Tiriant nustatoma širdies patologija. |
| II |
Ligoniai patiria nemalonių jutimų (širdies plakimą, dusulį, greitą nuovargį) tik sunkaus fizinio krūvio metu. Gerai jaučiasi ramybėje bei dirbdami vidutinio sunkumo fizinį darbą. Dėl kompensacinių-adaptacinių rezervų minutinis širdies tūris būna normalus, bet padidėja galinis diastolinis, sisteminis veninis spaudimas bei spaudimas plautiniame kamiene. |
| III |
Vidutinio fizinio krūvio metu ligoniai patiria diskomfortą – padažnėjusį širdies plakimą, dusulį, greitą nuovargį, bet gerai jaučiasi ramybės būsenoje bei nedidelio įprastinio fizinio krūvio metu. Hemodinamika būna ryškiai sutrikusi. |
| IV |
Ligoniai, kuriems bet koks fizinis aktyvumas sukelia nemalonius jutimus. Diskomforto reiškiniai – dusulys, tachikardija, krūtinės angina ir kt. yra ramybės būsenoje ir gali kartotis arba išlikti. |
ŠN vystymosi stadijos*:
(*Amerikos Kardiologų kolegijos ir Amerikos Širdies asociacijos Širdies nepakankamumo įvertinimo ir gydymo 2001 m. gairės)
A stadija: Yra didelė ŠN išsivystymo rizika, bet dar nėra nustatyta širdies liga
B stadija: Jau yra struktūrinė širdies liga, bet dar nėra klinikinių ŠN simptomų
C stadija: Yra ir širdies liga, ir ŠN simptomai bei požymiai
D stadija: Refrakterinis gydymui ŠN, kai reikalingos specialiosios intervencijos
Gydymo principai atsižvelgiant į ŠN stadijas:
A stadijoje – ŠN rizikos veiksnių korekcija ir AKFI* vartojimas, jei nustatyta kairiojo skilvelio disfunkcija, yra tokie IŠL rizikos veiksniai kaip arterinė hipertenzija ir diabetas.
B stadijoje – Gydymo priemonės kaip ir A stadijoje. AKFI, jei yra kairiojo skilvelio sistolinė disfunkcija.
BAB**, jei persirgo ŪMI, neatsižvelgiant į kairiojo skilvelio išstūmimo frakcijos dydį.
C stadijoje – Gydymo priemonės kaip ir A stadijoje ir kasdieninis valgomosios druskos apribojimas bei nuolatinis šių vaistų vartojimas: AKFI*, BAB**, diuretikų ir ŠVG***.
D stadijoje – Gydymo priemonės kaip ir A, B, C stadijose bei inotropinę širdies funkciją palaikančių vaistų nuolatinis vartojimas ir mechaninės gydymo priemonės (kairįjį skilvelį pavaduojantys prietaisai, širdies transplantacija), o jei prognozė bloga – pacientų nuolatinis gydymas slaugos ligoninėje.
*AKFI – angiotenziną konvertuojančio fermento inhibitoriai,
**BAB – beta-adrenoblokatoriai,
***ŠVG- širdį veikiantys glikozidai
AMBULATORINIS LĖTINIO ŠIRDIES NEPAKANKAMUMO GYDYMAS
Gydymo programą sudaro:
3. Savalaikis nukreipimas chirurginiam gydymui
Sveikatos priežiūrą užtikrina šie specialistai:
1. Kompensuotus ŠN sergančius pacientus gydo bendros praktikos gydytojai (BPG), konsultuojant kardiologui, kaip reglamentuota pagrindiniam širdies susirgimui.
2. Esant dekompensuotam ŠN (II – III – IV NYHA f. kl.), kardiologas konsultuoja kas 3 mėn, o IV NYHA f. kl. pacientus kardiologas/kardiochirurgas konsultuoja pagal poreikį.
3. Reabilitologas įsijungia į gydymo programą pagal poreikį.
Nemedikamentinės gydymo priemonės.
Bendros nuorodos gydant ŠN
|
|
Širdies pažeidimo rizikos mažinimas |
|
|
|
|
nutraukti rūkymą |
|
|
|
hipertenzijos, hiperlipidemijos, cukraligės gydymas ir kontrolė |
|
|
|
alkoholio vartojimo žymus apribojimas (nutraukimas dekompensacijos stadijoje) |
|
|
|
|
|
|
Skysčių balanso reguliavimas ir korekcija |
|
|
|
|
NaCl < 3g/d |
|
|
|
svorio stebėjimas 2 kartus per savaitę (svyravimai £ 1 kg) arba skysčių balanso reguliavimas tuomet, kai yra pabrinkimai |
|
|
|
|
|
|
Fizinio krūvio korekcija |
|
|
|
® |
Apribojimas paūmėjus ŠN. Reabilitologų paskirtos fizinio treniravimo programos priklausomai nuo funkcinės klasės |
|
|
|
|
|
|
Priemonės specialiems ligonių kontingentams |
|
|
|
|
Prieširdžių virpamoji aritmija/supraventrikulinė tachikardija ¯ kontroliuoti širdies susitraukimų dažnį ŠVG/BAB/Amiodaronas/Elektrinė širdies stimuliacija |
|
|
|
|
|
|
|
Prieširdžių virpamoji aritmija ir/ar yra didelė tromboembolijų rizika ir/ar buvusios tromboembolijos ¯ Netiesioginio veikimo antikoaguliantai |
|
|
|
|
|
|
|
Išemija, kai miokardas dar gyvybingas ¯ Ankstyvas nukreipimas miokardo revaskuliarizacijai |
|
|
|
|
| Sergant ŠN vengti šių medikamentų kitų susirgimų gydymui |
||
|
Antiaritmikų, jei aritmijos besimptomės |
¯ Kalcio kanalų blokatorių (išskyrus amlodipiną ir felodipiną, kurie sąlyginai saugūs) |
¯ Nesteroidinių vaistų Triciklinius nuo uždegimo antidepresantus (terfenadiną su astemizoliu)
|
|
|
|
|
1. Medikamentinis ambulatorinis lėtinio ŠN gydymas (TLK kodas I 50.)
(vadovaujantis sveikatos apsaugos ministro 2002 m. vasario 14 d. įsakymu Nr. 84 „Dėl ligų ir kompensuojamųjų vaistų joms gydyti sąrašas (A sąrašas)“
ŠN gydymui C stadijoje ir jo progresavimo pristabdymui nepertraukiamai ilgą laiką vartojami vaistai ir siekiama šių tikslų:
2. Pristabdyti ŠN progresavimą ir prailginti gyvenimą (angiotenziną konvertuojančio fermento inhibitoriai, beta-adrenoreceptorių blokatoriai, aldosterono antagonistai).
2.1. Angiotenziną konvertuojančio fermento inhibitoriai (AKFI)
Indikacijos:
Pradedami skirti ultragarsu nustačius KS sistolinę disfunkciją visiems persirgusiems MI ligoniams (pagal TLK kodą I 21-23).
AKFI skiriami kiekvienam pacientui nustačius ŠN nepriklausomai nuo NYHA funkcinės klasės.
Skiria kardiologas-specialistas arba bendrosios praktikos gydytojas
Dozavimo principai:
- pradedama nuo mažiausios dozės,
- dozė dvigubinama kas 2 savaitės iki maksimalios toleruojamos dozės, kurią pasiekus gydymas tęsiamas nepertraukiamai,
- stebimi biocheminiai tyrimai: kalio bei kreatinino koncentracija kraujyje tiriama praėjus 3 d. po kiekvienos dozės pakeitimo, o esant pastoviam vartojimui – 1 kartą per mėn.
NB: ambulatorinės palaikomosios dozės visada turi būti didesnės nei pradinės dozės stacionarinio gydymo etape.
AKFI pasirinkimo principai gydant ŠN ir siekiant pristabdyti jo progresavimą:
Pirmo pasirinkimo vaistas – ilgos veikimo trukmės ir veikiantys audinius (organoprotekcinis) AKFI: ramiprilis.
Pastaba: Lietuvoje ŠN gydymui į kompensuojamų vaistų sąrašą įtrauktas vienintelis organoprotekcinis AKFI – ramiprilis.
| 2.1. Kompensuojami AKF inhibitoriai |
Pradinė dozė |
|
Palaikomoji dozė, esant normaliai inkstų funkcijai, mg |
Optimali paros dozė, esant normaliai inkstų funkcijai, mg |
| 1.ramiprilis |
1,25–2,5 mg |
® |
5 mg x 2 |
10 |
|
|
|
|
|
|
|
|
|
|
|
|
Antro pasirinkimo vaistai:
• esant sutrikusiai inkstų funkcijai (IV NYHA f. kl., III NYHA f. kl. ir hipertenzinė ar išeminė nefropatija), pirmiausiai pasirenkamas tas vaistas, kuris išsiskiria ir per kepenis ir per inkstus: ramiprilis ir fozinoprilis (kai kreatininas padidėja 50% nuo pradinės vertės, bet neviršija
266 mmol/l) arba fosinoprilis (esant kreatininui >266 mmol/l) ir dozė pritaikoma pagal inkstų funkcijos rodiklius. AKFI skyrimas nutraukiamas, jeigu kreatininas > 350 mmol/l.
• jei gydomas ligonis nuolatos vartoja nitratus ir reikalingos didelės jų dozės, gydyti ŠN ir nitratų tolerancijai išvengti pasirenkamas cirkuliacinę renino-angiotenzino-aldosterono sistemą (RAAS) veikiantis trumpo veikimo kaptoprilis.
| 2.1. Kompensuojami AKF inhibitoriai |
Pradinė dozė |
|
Palaikomoji dozė, esant normaliai inkstų funkcijai, mg |
Optimali paros dozė, esant normaliai inkstų funkcijai, mg |
| 2.Kaptoprilis
|
6,25 mg x3 |
® |
25–50 mg x 3 |
150 |
| 3.Fosinoprilis
|
10 mg x 2 |
® |
20 mg x 2 |
40 |
| 4. Enalaprilis |
2,5 mg x 2 |
® |
10 mgx2 |
40 |
2.2. Beta-adrenoreceptorių blokatoriai (BAB)*
*Lietuvoje ŠN gydymui registruotas tik karvedilolis.
Indikacijos ir skyrimo principai:
ŠN B stadijoje karvedilolis skiriamas ŠN prevencijai, esant besimptomei kairiojo skilvelio disfunkcijai po persirgto MI. Indikacijas karvedilolio vartojimui nustato kardiologai.
Karvedilolis ŠN C stadijoje pradedamas skirti ŠN gydymui ir tęsiamas progresavimo pristabdymui visiems ligoniams nepriklausomai nuo NYHA f. kl.:
II NYHA. f. kl. pradeda skirti BP gydytojas,
III NYHA f. kl. pradeda skirti BP gydytojas tik po kardiologo konsultacijos,
IV NYHA. f. kl. skiriamas tik kardiologo priežiūroje (kardiologo konsultacija kas 2 sav. pirmaisiais 3 mėn., vėliau – kas 3 mėn.).
| 2.2. Kompensuojami beta-adrenoblokatoriai (BAB) |
Pradinė (mg) |
|
Optimali dozė (mg) |
| Karvedilolis |
3,125 x2
|
® |
25 x2 (<85 kg) 50 x2 (>85 kg) |
2.3. Diuretikai
Pradedami skirti C stadijoje, nustačius skysčių susilaikymą ir tęsiami, jei reikia, kai ŠN iš dalies kompensuotas.
Skiria BP gydytojas, o esant rezistentiškam gydymui ŠN – konsultuoja kardiologas.
Pirmo pasirinkimo diuretikai:
kilpinis diuretikas – furosemidas
tiazidinis diuretikas – hidrochlortiazidas
kalį tausojantis diuretikas – spironolaktonas
Antro pasirinkimo diuretikai:
kilpinis diuretikas – torasemidas, pasirenkamas vienas ar kombinacijose su kitais diuretikais, kai
ŠN III-IV f. kl., rezistentiškas gydymui ar lydimas skysčio kaupimosi ertmėse ir/ar hipoalbuminemijos (albuminas plazmoje < 36 g /l).
Pasirinkimas ir dozė priklauso nuo NYHA f. kl.:
Esant IV NYHA f. kl. ar rezistentiškam gydymui ŠN po stacionarinio gydymo etapo skiriami diuretikų deriniai, bet visada pasirenkamas kilpinis diuretikas. Ambulatoriniam gydymui daliai ligonių tęsti dideles palaikomąsias dozes torasemido 100–200 mg, furosemido 120–800 mg derinyje su hidrochlortiazidu – HCTZ (25–50 mg) ir mažomis spironolaktono dozėmis (25–50 mg).
Esant III NYHA f. kl., skiriami diuretikų deriniai ir visada pasirenkamas kilpinis diuretikas, skiriant jų dozę pagal skysčių balanso sutrikimą. Skiriamas furosemidas 40–400 mg arba torasemidas 10–100 mg derinyje su HCTZ (25–50 mg) ar/ir spironolaktonu 25–50 mg.
Gydymo metu pasiekus II NYHA f. kl., tęsiamas furosemidas arba torasemidas (dozė priklauso nuo skysčių balanso ir hemodinamikos įvertinimo rodiklių) be spironolaktono/HCTZ.
Pastabos:
1. Jei naujai nustatoma ŠN II NYHA f. kl. be skysčių susilaikymo klinikinių požymių, diuretikai neskiriami.
2. Monoterapijai diuretikai neskiriami.
| 2.3. Kompensuojami diuretikai |
Pradinė dozė mg |
|
Maksimali paros dozė mg |
| Kilpiniai diuretikai: |
|
|
|
| Furosemidas |
20–40 |
® |
1000 ir deriniai |
| Torasemidas |
5–10 |
® |
200 ir deriniai |
| Tiazidiniai diuretikai: |
|
|
|
| 1. Hidrochlortiazidas* |
25 |
® |
50–75 |
*Neskirti, jei glomerų filtracijos greitis £ 30 ml/min., išskyrus atvejus, kai jie skiriami kartu su kilpiniais diuretikais.
| Kalį tausojantys diuretikai/ aldosterono antagonistai: |
|
|
Kartu su AKFI |
Be AKFI |
| Spironolaktonas** |
12,5 |
® |
25 |
50 –150
|
** Ištirti kalio ir kreatinino koncentraciją iki paskyrimo; kontroliuoti kalio ir kreatinino koncentraciją praėjus 5–7 d. Po naujo paskyrimo ar dozės pakeitimo ir 1 kartą savaitėje, kai dozė pastovi.
2.4. Digoksinas
Skiriamas, kai yra simptominis ŠN ir tęsiamas tik tol, kol simptomai išlieka. Ištirti kalio, magnio koncentraciją ir inkstų funkciją (kreatinino koncentraciją) prieš pradedant gydymą.
Dozavimas:
0,25–0,375 mg dienai, jei yra sinusinis ritmas. Pradėjus standartinį gydymą digoksinu, dvi dienas galima skirti po 0,25 du kartus per dieną
0,0625–0,125 mg, jei vyresnis amžius, jei sutrikusi inkstų funkcija
0,5–0,75 mg, jei yra prieširdžių virpėjimo tachisistolinė forma, o kreatinino koncentracija yra normali.
Pastaba.
Rekomenduojama tirti digoksino koncentraciją nuolatos vartojant digoksiną vyresniame amžiuje, jei kartu vartojamas amiodaronas, verapamilis ar chinidinas ir esant intoksikacijos simptomams/požymiams. Terapinė digoksino koncentracija kraujo plazmoje – 1,03–2,6 nmol/l, (toksinė digoksino koncentracija kraujo plazmoje, kai > 3,2 nmol/l).
Antikoaguliantai (TLK I 50.)
Skiriami tik esant tromboembolinei komplikacijai arba didelei jos išsivystymo rizikai (kairiojo skilvelio išstūmimo frakcija <30%).
Pirmo pasirinkimo vaistas yra varfarinas.
Antro pasirinkimo vaistas yra acenokumarolis, jei netoleruojamas varfarinas.
Dozavimas pagal SPA ir IN rodiklius, kurie, titruojant antikoagulianto dozę arba keičiant širdies nepakankamumo gydymą, kontroliuojami ne rečiau negu1 kartą per savaitę, o likusį laiką – ne rečiau negu 1 kartą per mėnesį.
ŠIZOFRENIJOS IR ŠIZOFRENINIŲ SUTRIKIMŲ GYDYMO METODIKA (F20-F29)

______________
Priedo pakeitimai:
Nr. V-273, 2003-05-13, Žin., 2003, Nr. 50-2242 (2003-05-23), i. k. 1032250ISAK000V-273
Nr. V-293, 2004-04-29, Žin., 2004, Nr. 70-2468 (2004-04-30), i. k. 1042250ISAK000V-293
Nr. V-570, 2004-08-11, Žin., 2004, Nr. 128-4617 (2004-08-17), i. k. 1042250ISAK000V-570
Nr. V-851, 2004-12-01, Žin., 2004, Nr. 177-6580 (2004-12-09), i. k. 1042250ISAK000V-851
NEUROLEPTIKŲ PARINKIMO EILIŠKUMAS
| PIRMASIS PARINKIMAS |
KLASIKINIAI NEUROLEPTIKAI
Haloperidolis
Trifluoperazinas
Flufenazinas
Zuklopentiksolis
Flupentiksolis
arba ATIPINIAI NEUROLEPTIKAI
(išskyrus modifikuoto veikimo formas)
Amisulpridas * +
Risperidonas * +
Olanzapinas * ++
Quetiapinas * ++
Ziprazidonas * ++
| ANTRASIS PARINKIMAS |
Amisulpridas +
Risperidonas ** ir +
Olanzapinas ++
Quetiapinas ++
Ziprazidonas ++
| TREČIASIS PARINKIMAS (REZISTENTIŠKOM FORMOM GYDYTI) |
Klozapinas
__________________________________________________________________________
* Pirmu psichozės epizodu tik dirbantiems, besimokantiems ar socialiai adaptuotiems pacientams (galintiems savarankiškai gyventi).
** Risperidonum injekcinė modifikuotojo veikimo forma skiriama tik dirbantiems, besimokantiems ar socialiai adaptuotiems pacientams (galintiems savarankiškai gyventi), kurie 18 mėnesių laikotarpyje buvo gydyti psichiatrijos stacionare ar dienos stacionare dėl psichikos būklės pablogėjimo sukelto medikamento nevartojimo ar nereguliaraus vartojimo. Gydymą minėtu preparatu skiria ir receptus išrašo psichiatrijos stacionaro, dienos stacionaro ar pirmines psichikos sveikatos priežiūros paslaugas teikiančios sveikatos priežiūros įstaigos gydytojai psichiatrai. Minėtų gydymo įstaigų specialistai, skiriantys Risperidonum injekcinę modifikuotojo veikimo formą, privalo užtikrinti reikiamą pacientų priežiūrą. Gydytojai konsultantai, paskyrę šią vaisto formą apie tai informuoja Psichikos sveikatos centrą, kuriame lankosi pacientas dėl reikiamos priežiūros užtikrinimo.
+ pacientams nuo 15 metų.
++ pacientams nuo 18 metų.
______________
Papildyta skirsniu:
Nr. V-851, 2004-12-01, Žin., 2004, Nr. 177-6580 (2004-12-09), i. k. 1042250ISAK000V-851
MANIJOS GYDYMO METODIKA
(F30.2)

______________
Papildyta skirsniu:
Nr. V-851, 2004-12-01, Žin., 2004, Nr. 177-6580 (2004-12-09), i. k. 1042250ISAK000V-851
DEPRESIJOS GYDYMO METODIKA
(F32.1, F32.2, F32.3, F33.1, F33.2, F33.3)

______________
Papildyta skirsniu:
Nr. V-851, 2004-12-01, Žin., 2004, Nr. 177-6580 (2004-12-09), i. k. 1042250ISAK000V-851
Pakeitimai:
1.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. 497, 2002-10-10, Žin., 2002, Nr. 101-4534 (2002-10-23), i. k. 1022250ISAK00000497
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš privalomojo sveikatos draudimo fondo biudžeto, metodikų" pakeitimo
2.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-253, 2003-05-02, Žin., 2003, Nr. 47-2088 (2003-05-14), i. k. 1032250ISAK000V-253
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
3.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-273, 2003-05-13, Žin., 2003, Nr. 50-2242 (2003-05-23), i. k. 1032250ISAK000V-273
Dėl sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
4.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-348, 2003-06-11, Žin., 2003, Nr. 58-2624 (2003-06-18), i. k. 1032250ISAK000V-348
Dėl sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
5.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-716, 2003-12-09, Žin., 2003, Nr. 119-5452 (2003-12-18), i. k. 1032250ISAK000V-716
Dėl sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" papildymo
6.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-181, 2004-03-31, Žin., 2004, Nr. 50-1652 (2004-04-06), i. k. 1042250ISAK000V-181
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
7.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-293, 2004-04-29, Žin., 2004, Nr. 70-2468 (2004-04-30), i. k. 1042250ISAK000V-293
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų" pakeitimo
8.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-570, 2004-08-11, Žin., 2004, Nr. 128-4617 (2004-08-17), i. k. 1042250ISAK000V-570
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
9.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-665, 2004-09-24, Žin., 2004, Nr. 145-5285 (2004-09-30), i. k. 1042250ISAK000V-665
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
10.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-851, 2004-12-01, Žin., 2004, Nr. 177-6580 (2004-12-09), i. k. 1042250ISAK000V-851
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl Ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų" pakeitimo
11.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-152, 2005-03-04, Žin., 2005, Nr. 33-1074 (2005-03-10), i. k. 1052250ISAK000V-152
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
12.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-205, 2005-03-25, Žin., 2005, Nr. 45-1470 (2005-04-07), i. k. 1052250ISAK000V-205
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
13.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-556, 2005-07-07, Žin., 2005, Nr. 85-3181 (2005-07-14), i. k. 1052250ISAK000V-556
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl Ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
14.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-756, 2005-10-10, Žin., 2005, Nr. 124-4427 (2005-10-18), i. k. 1052250ISAK000V-756
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
15.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-825, 2005-10-27, Žin., 2005, Nr. 128-4643 (2005-10-29); Žin., 2005, Nr. 139-0 (2005-11-26), i. k. 1052250ISAK000V-825
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
16.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-900, 2005-11-22, Žin., 2005, Nr. 140-5050 (2005-11-29), i. k. 1052250ISAK000V-900
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
17.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-916, 2005-11-25, Žin., 2005, Nr. 142-5148 (2005-12-03), i. k. 1052250ISAK000V-916
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
18.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-350, 2006-04-28, Žin., 2006, Nr. 51-1901 (2006-05-11), i. k. 1062250ISAK000V-350
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
19.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-596, 2006-07-10, Žin., 2006, Nr. 77-3021 (2006-07-14), i. k. 1062250ISAK000V-596
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
20.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-17, 2009-01-19, Žin., 2009, Nr. 10-393 (2009-01-27), i. k. 1092250ISAK0000V-17
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
21.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-98, 2009-02-09, Žin., 2009, Nr. 19-788 (2009-02-19), i. k. 1092250ISAK0000V-98
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 rugpjūčio 14 įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
22.
Lietuvos Respublikos sveikatos apsaugos ministerija, Dekretas
Nr. V-127, 2009-02-20, Žin., 2009, Nr. 23-920 (2009-02-28), i. k. 1092250ISAK000V-127
Dėl Plaučių vėžio ambulatorinio gydymo, kurio išlaidos kompensuojamos iš Privalomojo sveikatos draudimo fondo biudžeto, tvarkos aprašo patvirtinimo
23.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-685, 2010-08-02, Žin., 2010, Nr. 94-4971 (2010-08-07), i. k. 1102250ISAK000V-685
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
24.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-808, 2010-09-22, Žin., 2010, Nr. 115-5906 (2010-09-30), i. k. 1102250ISAK000V-808
Dėl Lietuvos Respublikos sveikatos apsaugos ministro 2002 m. rugpjūčio 14 d. įsakymo Nr. 422 "Dėl Ligų diagnostikos bei ambulatorinio gydymo, kompensuojamo iš Privalomojo sveikatos draudimo fondo biudžeto, metodikų patvirtinimo" pakeitimo
25.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-985, 2010-11-15, Žin., 2010, Nr. 138-7080 (2010-11-24), i. k. 1102250ISAK000V-985
Dėl Glaukomų ambulatorinio gydymo kompensuojamaisiais vaistais tvarkos aprašo patvirtinimo
26.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-303, 2011-03-29, Žin., 2011, Nr. 39-1898 (2011-04-02), i. k. 1112250ISAK000V-303
Dėl Epilepsijos ambulatorinio gydymo kompensuojamaisiais vaistais tvarkos aprašo patvirtinimo
27.
Lietuvos Respublikos sveikatos apsaugos ministerija, Įsakymas
Nr. V-713, 2011-07-22, Žin., 2011, Nr. 97-4568 (2011-07-28), i. k. 1112250ISAK000V-713
Dėl Krūties piktybinio naviko ambulatorinio gydymo kompensuojamaisiais vaistais tvarkos aprašo patvirtinimo
