III SKYRIUS
ESAMOS SITUACIJOS APŽVALGA
6. Šeimos medicinos modelio pasirinkimas. Lietuva PAASP modelį rinkosi labai atsakingai – šeimos medicinos modeliui kurti buvo pasitelkti ne tik geriausieji Lietuvos specialistai, bet ir tarptautiniu mastu žinomi ekspertai, o modelio vystymą parėmė Phare ir Pasaulio Banko finansuojami projektai.
Pirminės sveikatos priežiūros plėtros koncepcija, kurioje buvo numatytos pirminės asmens sveikatos priežiūros plėtros kryptys 2007–2015 metų laikotarpiui, ir jos įgyvendinimo
2007–2008 metų priemonių planas, patvirtinti Lietuvos Respublikos sveikatos apsaugos ministro 2007 m. rugsėjo 5 d. įsakymu Nr. V-717 „Dėl Pirminės sveikatos priežiūros plėtros koncepcijos patvirtinimo“. Kiti Pirminės sveikatos priežiūros plėtros koncepcijos įgyvendinimo planai patvirtinti Lietuvos Respublikos sveikatos apsaugos ministro 2009 m. spalio 9 d. įsakymu Nr. V-853 „Dėl Pirminės sveikatos priežiūros plėtros koncepcijos įgyvendinimo 2009–2011 metų priemonių plano patvirtinimo“ ir Lietuvos Respublikos sveikatos apsaugos ministro 2011 m. gruodžio 20 d. įsakymu Nr. V-1074 „Dėl Pirminės sveikatos priežiūros plėtros koncepcijos įgyvendinimo 2012–2013 metų priemonių plano patvirtinimo“.
Šeimos medicinos modelis užtikrina PAASP paslaugų tęstinumą bei jų orientaciją į šeimą, siekiant šeimos gydytojo komandos paslaugas teikti pacientui nuo gimimo iki gyvenimo pabaigos. Šeimos medicinos institucija per porą raidos dešimtmečių pakankamai sustiprėjo, įgijo visuomenės pasitikėjimą, atsirado poreikis šeimos gydytojo monopraktiką laipsniškai keisti į komandinę, pagrįstą bendradarbiavimu ir orientacija į pacientą. Šeimos gydytojas, pasitelkdamas plėtojamos komandos narius (slaugytoją, akušerį, slaugytojo padėjėją, kineziterapeutą, gyvensenos medicinos specialistą, socialinį darbuotoją), gali atsisakyti dalies jam nebūdingų funkcijų ir pavesti jas atlikti pagal kompetenciją kitiems komandos nariams, taip galėdamas daugiau laiko skirti klinikiniam darbui su pacientais.
7. Lietuvos gyventojų sveikatos problemos. Iki šiol šeimos medicinos paslaugos yra labiau orientuotos į sveikatos problemų sprendimą, o ne į sveikatos stiprinimą ar išsaugojimą. Šeimos gydytojo, odontologijos, psichikos sveikatos specialistų, visuomenės sveikatos biurų teikiamos paslaugos nepakankamai koordinuojamos. Pagal Lietuvos Respublikos teisės aktus, reglamentuojančius šeimos medicinos paslaugas, nėra teritorinio gyventojų prisirašymo principo, bet pacientams paliekama asmeninio pasirinkimo laisvė rinktis jiems patogesnį PAASP teikėją. Pastebėta, kad toks su nuolatine gyvenamąja vieta nesiejamas prisirašymas prie PASPĮ apsunkina šeimos medicinos paslaugų teikimą ir ypač savivaldybių administracijų vaidmenį, organizuojant savo teritorijoje PAASP teikimą. Taip pat blogėja komunikacinis namuose teikiamų šeimos medicinos paslaugų prieinamumas.
2020 m. pradžioje kilusi COVID-19 ligos pandemija sukėlė netikėtų ir esminių iššūkių įvairiose valstybės gyvenimo srityse – visų pirma sveikatos sektoriuje. Didelė įtampa nacionalinėje sveikatos sistemoje palietė ir arčiausiai paciento esančią šeimos mediciną, išryškino jos stiprybes, silpnąsias puses bei galimas grėsmes sistemos tvarumui, parodė, jog būtina iš esmės tobulinti tiek šeimos medicinos, tiek visos šalies sveikatos apsaugos sistemos pasirengimą kritinėms situacijoms ir stiprinti jos pajėgumus, efektyvinti jos funkcionavimą.
Demografinės situacijos pokyčiai ir toliau išlaiko visuomenė senėjimo tendencijas – mažėja vaikų, jaunų ir darbingo amžiaus žmonių, daugėja vyresnio amžiaus žmonių. Lietuvos gyventojų bendros sveikatos rodikliai smarkiai atsilieka nuo ES šalių. Didėjanti vyresnio amžiaus žmonių dalis šalies populiacijoje sąlygoja daugiau lėtinėmis ligomis sergančių asmenų problemų, tai lemia koordinuotos ir integruotos sveikatos priežiūros paslaugų poreikį. Senstant visuomenei didėja slaugos paslaugų poreikis.
2019 m. pradžioje šalyje gyveno 552,4 tūkst. 65 metų ir vyresnių asmenų. Remiantis Eurostato prognozėmis, 100-ui 15–64 metų gyventojų 2030 m. teks 45,8 65 metų ir vyresnių asmenų. Ilgėjant gyventojų gyvenimo trukmei, tikėtina sveiko gyvenimo trukmė auga lėčiau. Lietuvoje vyrų vidutinė tikėtina gyvenimo trukmė nuo 2007 m., kai šio rodiklio reikšmė buvo 64,5 metų, kasmet didėja ir 2018 m. siekė 70,9 metų. Palyginti su kitomis ES šalimis, Lietuvos vyrų vidutinė tikėtina gyvenimo trukmė yra 7,3 metų mažesnė. Moterų situacija kiek geresnė nei vyrų – jų vidutinė gyvenimo trukmė 2018 m. siekė 80,7 metų ir mažai atsilieka nuo ES vidurkio (83,7 metų).
Gydymo priemonėmis išvengiamo mirtingumo rodiklį tarptautinės organizacijos (EBPO, Eurostat, PSO) naudoja kaip pirminį rodiklį sveikatos priežiūros sistemos kokybei matuoti. Gydymo priemonėmis išvengiamas mirtingumas suprantamas kaip mirties priežastys, kurių asmenys iki 75 metų amžiaus gali išvengti laiku gavę reikiamas sveikatos priežiūros paslaugas. Ekonominio bendradarbiavimo ir plėtros organizacijos (toliau – EBPO) ataskaitos Health at Glance: Europe 2020 duomenimis, Lietuvoje gydymo priemonėmis išvengiamas mirtingumas yra vienas didžiausių Europos Sąjungoje (toliau – ES) ir 2017 m. siekė 186/100 000 gyventojų, o ES 27 vidurkis yra 108.
Nuo 2005 m. hospitalizacijos atvejų (atvejų skaičius 1000 gyventojų), kurių galima išvengti, dalis Lietuvoje sumažėjo, bet vis dar yra viena didžiausių iš ES šalių. Situacija savivaldybėse labai netolygi. Yra nemažai savivaldybių, kuriose išvengiamų hospitalizacijų (toliau – IH) rodiklis reikšmingai didesnis nei šalies vidurkis. Didžiausią dalį tarp IH pagal ligų grupes (priežastis) sudarė IH dėl stazinio širdies nepakankamumo, pielonefrito, pneumonijos, cukrinio diabeto, t. y. dėl ligų, kurias dažniausiai galima suvaldyti teikiant kokybiškas šeimos medicinos paslaugas.
IH skaičius Lietuvoje 2020 m., palyginti su 2019 m., sumažėjo beveik 33 proc. Tikėtina, kad ženklų hospitalizacijų skaičiaus sumažėjimui turėjo įtakos susiklosčiusi situacija dėl COVID-19 ligos pandemijos. Kita vertus, COVID-19 ligos pandemijos metu Lietuva pateko tarp šalių, kur perteklinis mirčių skaičius dažną mėnesį buvo didesnis nei ES vidurkis. IH rodiklių pokyčiai 2012–2019 m. laikotarpiu nebuvo žymūs, tačiau 2020 m. visi IH dažnio (1000 gyv.) rodikliai sumažėjo (3 pav.):
| IH priežastis |
Amžiaus grupė |
IH skaičius 1000 gyv. |
Pokytis (proc.) |
| 2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2019– 2020 m. |
VKPK* 2012– 2020 m. |
| Visos IH |
1+ |
35 |
34,9 |
32,9 |
33 |
33,1 |
32,9 |
31,9 |
31,4 |
21,1 |
-32,8 |
-6,1 |
| Astma |
18–64 |
0,4 |
0,4 |
0,3 |
0,3 |
0,3 |
0,3 |
0,3 |
0,2 |
0,1 |
-54,5 |
-15,4 |
| Astma |
65+ |
1,9 |
1,9 |
1,7 |
1,7 |
1,7 |
1,7 |
1,6 |
1,5 |
0,7 |
-52,4 |
-11,9 |
| ANGi |
1–17 |
17,0 |
23,1 |
20,3 |
20,4 |
22,9 |
20,7 |
21,3 |
21,0 |
10,1 |
-52,0 |
-6,3 |
| Pneumonija |
1–17 |
7,5 |
7,4 |
6,4 |
6,7 |
7,6 |
8,0 |
5,8 |
6,0 |
3,1 |
-49,3 |
-10,5 |
| LOPL |
65+ |
10,8 |
10,9 |
9,5 |
9,8 |
9,3 |
9,3 |
8,7 |
7,7 |
3,9 |
-48,9 |
-11,9 |
| Krūtinės angina |
18–64 |
2,8 |
2,2 |
1,8 |
1,5 |
1,4 |
1,2 |
1,1 |
1,0 |
0,5 |
-48,5 |
-18,7 |
| Astma |
1–17 |
3,4 |
3,0 |
3,1 |
3,0 |
2,9 |
2,3 |
2,1 |
1,7 |
0,9 |
-47,4 |
-15,3 |
| Krūtinės angina |
65+ |
23,7 |
21,4 |
18,5 |
17,5 |
16,4 |
14,8 |
14,0 |
13,0 |
6,9 |
-46,7 |
-14,2 |
| Hipertenzija |
18–64 |
1,6 |
1,3 |
1,4 |
1,3 |
1,3 |
1,3 |
1,2 |
1,2 |
0,6 |
-45,8 |
-10,5 |
| Hipertenzija |
65+ |
5,4 |
4,6 |
5,2 |
5,1 |
6,0 |
7,1 |
7,1 |
7,3 |
4,1 |
-44,1 |
-3,6 |
| LOPL |
18–64 |
0,9 |
0,9 |
0,7 |
0,7 |
0,7 |
0,7 |
0,7 |
0,6 |
0,4 |
-37,3 |
-9,9 |
| CD 1 tipo |
18–64 |
0,9 |
0,9 |
0,8 |
0,8 |
0,8 |
0,8 |
0,7 |
0,7 |
0,5 |
-36,5 |
-8,2 |
| Pielonefritas |
18–64 |
1,2 |
1,2 |
1,1 |
1,1 |
1,3 |
1,2 |
1,2 |
1,2 |
0,9 |
-30,1 |
-3,7 |
| CD 1 ir 2 tipo |
18+ |
7,8 |
7,2 |
6,8 |
6,9 |
6,6 |
6,5 |
6,9 |
7,0 |
5,2 |
-26,1 |
-5,0 |
| CD 2 tipo |
65+ |
21,0 |
19,4 |
18,3 |
18,5 |
17,6 |
17,2 |
18,8 |
19,4 |
14,5 |
-25,4 |
-4,5 |
| CD 2 tipo |
18–64 |
3,0 |
2,6 |
2,5 |
2,5 |
2,4 |
2,3 |
2,3 |
2,3 |
1,7 |
-25,2 |
-6,8 |
| Pielonefritas |
1-17 |
3,1 |
3,2 |
3,4 |
3,3 |
3,3 |
3,3 |
3,1 |
3,0 |
2,3 |
-24,4 |
-3,8 |
| SŠN |
65+ |
31,6 |
29,7 |
29,9 |
28,4 |
25,5 |
24,7 |
24,4 |
23,9 |
18,3 |
-23,5 |
-6,6 |
| SŠN |
18–64 |
2,5 |
2,0 |
1,8 |
1,6 |
1,3 |
1,2 |
1,2 |
1,1 |
0,9 |
-20,9 |
-12,1 |
| Pneumonija |
65+ |
20,2 |
23,6 |
22,1 |
23,5 |
23,1 |
24,6 |
24,2 |
24,7 |
19,6 |
-20,8 |
-0,4 |
| Pneumonija |
18–64 |
3,2 |
3,4 |
2,9 |
3,1 |
3,6 |
3,2 |
3,1 |
3,2 |
2,6 |
-16,8 |
-2,4 |
| LOPL |
1–17 |
0,02 |
0,03 |
0,02 |
0,02 |
0,01 |
0,02 |
0,01 |
0,03 |
0,02 |
-33,3 |
0,0 |
| Pielonefritas |
65+ |
4,5 |
4,9 |
5,9 |
6,2 |
6,9 |
7,3 |
7,7 |
8,0 |
6,5 |
-18,8 |
4,9 |
| * VKPK – vidutinis kasmetinis procentinis kitimas |
| |
– rodikliai, kurių pokytis paskutiniais metais (2019–2020 m.) ir VKPK neigiami (rodikliai mažėjo) |
| |
– rodikliai, kurių pokytis paskutiniais metais (2019–2020 m.) ir VKPK skyrėsi (rodikliai svyravo) |
3. pav. IH priežasčių pokytis.
IH rodiklio mažėjimui turėjo įtakos ir PASPĮ finansinis skatinimas – papildomas mokėjimas už gerus darbo rezultatus, kuriems priskiriamas ir IH rodiklis. VLK, vykdydama GDR stebėseną ir lygindama 2016 m. ir 2021 m. duomenis, nustatė, kad mažėja pacientų, sergančių arterine hipertenzija (nuo 1,6 iki 0,8), cukriniu diabetu (nuo 6,3 iki 2,8) hospitalizacijos rodikliai, daugiau kaip du kartus sumažėjo pacientų, sergančių astma, hospitalizacijos rodiklis (3,6 iki 1,1).
Gerėja ir kitų GDR rodikliai: palyginus 2016 m. ir 2021 m. duomenis, matyti, kad didėjo vaikų profilaktinių tikrinimų intensyvumas (nuo 47 proc. iki 65,8 proc.). Be to, nuo 2019 m. GDR sąrašas papildytas naujais GDR rodikliais – sergančiųjų pneumonija, staziniu širdies nepakankamumu, ausų, nosies, gerklės infekcijomis, pielonefritu, lėtine obstrukcine plaučių liga hospitalizavimo dažnio rodikliais. Šiuo metu jau mokam už 16 šeimos gydytojo gerus darbo rezultatų rodiklius.
8. Bendradarbiavimo tarp sveikatos priežiūros paslaugų teikėjų svarba. Dėl COVID-19 ligos pandemijos kilęs papildomas spaudimas sveikatos apsaugos sistemai dar labiau išryškino struktūrinius iššūkius, ypač susijusius su sveikatos paslaugų prieinamumo užtikrinimu. COVID-19 ligos pandemijos sąlygomis buvo tobulinamas šalies sveikatos apsaugos sistemos pasirengimas kritinėms situacijoms, stiprinami sveikatos apsaugos sistemos pajėgumai ir organizaciniai sveikatos apsaugos sistemos įstaigų gebėjimai operatyviai reaguoti į kylančias grėsmes.
Viena esminių sąlygų, siekiant užtikrinti sveikatos priežiūros paslaugų prieinamumą ir pasiekiamumą, o drauge optimalų tinklą – savivaldybių ir šių paslaugų teikėjų regioninis bendradarbiavimas. Atsižvelgiant į paslaugos pobūdį ir tais atvejais, kai visapusiškai kokybišką paslaugą galima suteikti elektroniniu ar nuotoliniu būdu, turi būti plečiamas ir elektroninės paslaugos prieinamumas arba paslaugų teikimas nuotoliniu būdu, kartu užtikrintos gyventojų galimybės ir gebėjimai tokiomis paslaugomis pasinaudoti.
Plėtojant šeimos gydytojo bendradarbiavimą su specializuotas sveikatos priežiūros paslaugas teikiančiais specialistais, siekiama pagreitinti paciento problemų sprendimą, pagerinti pacientui reikalingų paslaugų prieinamumą. Laiku ir operatyviai pacientams priimtina forma išspręstos sveikatos problemos dar labiau padidins šeimos gydytojo autoritetą ir pacientų pasitikėjimą visa sveikatos sistema.
VASPVT duomenimis, 2022 m. Lietuvoje 231 ASPĮ (iš jų 185 privačios) licencijuota teikti ir PAASP paslaugas, ir specializuotas ambulatorines asmens sveikatos priežiūros paslaugas. Didžiųjų miestų poliklinikų ir privačių ASPĮ patirtis parodė, kad šeimos gydytojų vaidmens nesumenkino praktika teikti šeimos medicinos ir specializuotas paslaugas integruotai vienoje įstaigoje. Integruotą šeimos medicinos ir specializuotų paslaugų teikimo modelį numatoma plėtoti ir regionuose, steigiant savivaldybių sveikatos centrus.
9. Bazinio paslaugų paketo užtikrinimas. Pertvarkant sveikatos priežiūros įstaigų tinklą numatoma plėtoti šiuolaikiškus, integruotus ir į bendruomenę orientuotus savivaldybių sveikatos centrus, teikiančius bazines asmens ir visuomenės sveikatos priežiūros paslaugas savivaldybių gyventojams. Kiekvienoje savivaldybėje bazines asmens sveikatos priežiūros paslaugas numatoma organizuoti savivaldybės sveikatos centre. Savivaldybės sveikatos centras sujungs savivaldybėje esančių įstaigų bazinių paslaugų pajėgumus ir veiks arba kaip atskiras juridinis asmuo, arba sudarys bendradarbiavimo sutartis su kitomis nomenklatūroje nurodytomis įstaigomis arba su kitomis privačiomis ASPĮ, panaudodamas turimus įstaigų išteklius (infrastruktūra, žmogiškieji ištekliai). Savivaldybės sveikatos centre būtų užtikrinamos bazinės asmens sveikatos priežiūros paslaugos: ambulatorinės paslaugos, skubiosios medicinos pagalbos paslaugos, dienos stacionaro ir stacionarinės paslaugos bei ilgalaikė priežiūra. Bazinis paslaugų paketas bus formuojamas apie pagrindinę sveikatos centro ašį – pilnai suformuotą šeimos gydytojo komandą. Galima išskirti pagrindinius savivaldybės sveikatos priežiūros centro pranašumus, kurių dabar neužtikrina fragmentuota pirminė ir antrinė sveikatos priežiūra savivaldybėse: atvejo vadyba, vieno langelio principas, sumažėjusios eilės, aiškus paciento kelias. Bendradarbiavimu pagrįsta grupinė šeimos gydytojo komandos praktika leis užtikrinti ir skubiosios pagalbos teikimą pagal šeimos gydytojo kompetenciją sveikatos centro skubiosios pagalbos kabinete. Kai šias paslaugas teiks patys šeimos gydytojai, sumažės ligoninių skubiosios pagalbos skyrių apkrovimas dėl jiems nebūdingos funkcijos vykdymo – būtinųjų šeimos medicinos paslaugų teikimo pagal sutartis su PASPĮ, taigi į skubiosios pagalbos skyrių atvykstantys sunkios būklės pacientai greičiau gaus reikalingas specializuotas paslaugas.
Savivaldybės sveikatos centras – tai atvira, dinamiška ir orientuota į plėtrą, regiono gyventojams teikianti kokybišką ir savalaikę sveikatos priežiūrą viešoji įstaiga, sudaranti prielaidas efektyviai išnaudoti regionų asmens sveikatos priežiūros įstaigų infrastruktūrą bei žmogiškuosius išteklius, išgryninusi reikalingiausias asmens sveikatos priežiūros paslaugas.
10. Integralus požiūris į sveikatos priežiūros paslaugas. Šis požiūris įtvirtintas Pasaulio sveikatos organizacijos (toliau – PSO) integruotų ir į žmones orientuotų sveikatos paslaugų strategijoje (WHO global strategy on integrated people – centred health services 2016–2026. Executive Summary), kurioje pažymima, kad šiandieninės sveikatos priežiūros sistemos vis labiau negali patenkinti joms keliamų reikalavimų. Stacionarinio ligų gydymo pagrindu formuojami ir autonomiški gydymo modeliai sunkiai suderinami su šiandienos poreikiu kuo daugiau sveikatos priežiūros paslaugų pacientams suteikti kuo arčiau jų įprastos socialinės aplinkos. Taigi būtina siekti universalios, lygias teises užtikrinančios, aukštos kokybės ir finansiškai tvarios sveikatos priežiūros, iš esmės pakeisti sveikatos paslaugų finansavimo, valdymo ir teikimo paradigmą. Siekiant išvengiamų hospitalizacijų skaičiaus pokyčio ir optimizuoti sveikatos sistemos išlaidas, 80 procentų sveikatos priežiūros paslaugų, skirtų ūmioms ligoms diagnozuoti ir gydyti, lėtinių ligų ilgalaikei priežiūrai, ligų profilaktikai ir pan., turi būti suteikiamos ambulatorinėmis sąlygomis.
Išnagrinėjus VLK pateiktus 2021 m. birželio mėn. duomenis apie prisirašymą prie PASPĮ, nustatyti ryškūs prisirašiusių gyventojų skaičiaus netolygumai ir šeimos medicinos paslaugas teikiančių įstaigų fragmentacija. 2021 m. prisirašiusių gyventojų skaičius 450 sutartis su TLK turinčiose PASPĮ svyravo nuo 3 (VšĮ Rokų socialinės gerovės centras) iki beveik 122 tūkst. (VšĮ Centro poliklinika). Net 75 PASPĮ neturėjo nė 1000 prisirašiusių gyventojų, t. y. mažiau nei vidutiniškai 2021 m. teko vienam šeimos gydytojui (1175 prisirašiusieji gyventojai). Netolygus prisirašymas prie PASPĮ neišvengiamai turėjo išbalansuoti jose dirbančių šeimos gydytojų darbo krūvį, nulėmė ir didesnes šeimos gydytojo paslaugų laukimo eiles bei pacientų nepasitenkinimą šių paslaugų prieinamumu. Pažymėtina, kad keičiasi ir PAASP teikiančių įstaigų struktūra. Nuolat didėja privačių šeimos medicinos paslaugas teikiančių įstaigų skaičius. 2016 m. buvo 264 privačios įstaigos, o 2021 m. – 286 privačios įstaigos. Didėja privačių įstaigų aptarnaujamų gyventojų skaičius: 2016 m. viešosios įstaigos aptarnavo 70 proc. gyventojų, o privačios 30 proc., o 2021 m. viešosios įstaigos aptarnavo 62 proc. gyventojų, privačios – 38 proc. gyventojų. Darytina išvada, kad privačiose PASPĮ šeimos medicinos paslaugų teikimas yra labiau fragmentuotas, labiau ribotos galimybės užtikrinti pacientams visų šeimos gydytojo komandos paslaugų teikimą visomis įstaigos darbo dienomis.
11. Šeimos gydytojo vaidmens įtvirtinimas. Pirminės ambulatorinės asmens sveikatos priežiūros paslaugų teikimo organizavimo ir šių paslaugų išlaidų apmokėjimo tvarkos apraše, patvirtintame Lietuvos Respublikos sveikatos apsaugos ministro 2005 m. gruodžio 5 d. įsakymu Nr. V-943 „Dėl Pirminės ambulatorinės asmens sveikatos priežiūros paslaugų teikimo organizavimo ir šių paslaugų išlaidų apmokėjimo tvarkos aprašo tvirtinimo“, nustatyta, kad šeimos medicina yra šeimos gydytojo praktika arba vidaus ligų gydytojo, vaikų ligų gydytojo, gydytojo akušerio ginekologo, gydytojo chirurgo praktika kartu. Šių profesinių kvalifikacijų gydytojai dirba pagal atitinkamas medicinos normas, kurios nustato jų teises ir pareigas, kompetenciją ir atsakomybę, tačiau neviršydami šeimos gydytojo medicinos normoje nustatytos kompetencijos. Kadangi šeimos gydytojo medicinos normoje daugelyje sričių nustatyta platesnė kompetencija, gyventojai, gaudami gydytojų komandų teikiamas PAASP paslaugas, negauna dalies paslaugų, kurios priskirtos šeimos gydytojo kompetencijai. Tai ne tik didina gydytojų specialistų konsultacijų poreikį, bet ir mažina PAASP paslaugų ekonominį efektyvumą (už tą pačią sumą už prisirašiusius gyventojus reikia išlaikyti ne vieną šeimos gydytoją, bet 4 specialistus). Kita vertus, PAASP paslaugas teikiantys gydytojai specialistai nerealizuoja visos savo kompetencijos.
Palyginus šeimos gydytojo ir PAASP paslaugas teikiančių gydytojų komandos narių kompetencijas, atskirų specializuotų profesinių kvalifikacijų gydytojų (tarp jų vaikų ligų gydytojų), dirbančių PAASP gydytojų komandoje, darbas labiau orientuotas į konkrečių ligų diagnostiką ir gydymą. O šeimos gydytojas pagal savo kompetenciją ištiria asmenį kompleksiškai ir tik kilus neaiškumams siunčia jį gydytojo specialisto konsultacijos. Šeimos gydytojas geriau užtikrina PAASP tęstinumą bei šios pagalbos orientaciją į šeimą, nes užtikrinama to paties gydytojo priežiūra nuo gimimo iki gyvenimo pabaigos.
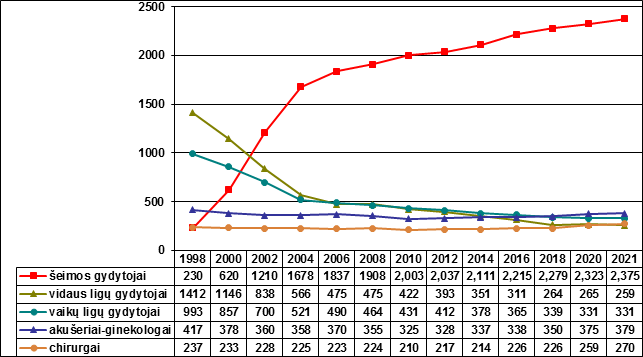
Taip pat VLK atlikta 2019–2020 m. apsilankymų pas PAASP gydytojus analizė parodė, kad prie šeimos gydytojo prisirašę gyventojai pas gydytoją apsilanko vidutiniškai 4,8–4,9 karto per metus. Prie vidaus ligų gydytojo, vaikų ligų gydytojo (dirbančių kartu su gydytoju akušeriu ginekologu ir gydytoju chirurgu) prisirašę gyventojai pas šiuos specialistus apsilanko 6,8–8,2 karto per metus. Šeimos gydytojų, teikiančių šeimos medicinos paslaugas, skaičius nuo 230 (1998 m.) padidėjo iki 2 333 (2021 m.). Prie jų prisirašę 2 538 299 gyventojai, o prie gydytojų komandų – tik 332 533 gyventojai. Šeimos gydytojo institucija įgijo pacientų pasitikėjimą, 2020 m. daugiau kaip 2,5 mln. gyventojų (t. y. 88 proc.) buvo prisirašę prie šeimos gydytojų, 4 gydytojų specialistų komanda aptarnavo 345 tūkst. gyventojų (t. y. apie 12 proc.).
Daugiau diskusijų kelia vaikų prisirašymo prie šeimos gydytojo ar vaikų ligų gydytojo alternatyvos klausimas. Net medikų bendruomenėje gajus mitas, neva vaikams kokybiškesnes PAASP paslaugas teikia vaikų ligų gydytojai, o ne šeimos gydytojai. Tokia situacija galėjo būti reformos pradžioje, kai trūko šeimos gydytojų, paruoštų pagal nuoseklias šiuolaikines mokymo programas. Šiuo metu vaikų ligų gydytojai PAASP paslaugas teikia apie 34 proc. vaikų, kitiems šias paslaugas teikia šeimos gydytojai. Sudarius visiems vaikams vienodas sąlygas prisirašyti prie šeimos gydytojo, vaikų ligų gydytojai galėtų teikti daugiau specializuotų paslaugų sudėtingais atvejais, kai nepakanka šeimos gydytojo kompetencijos, ir būtų užtikrintas vienodas PAASP paslaugų bei specializuotų vaikų ligų gydytojo paslaugų prieinamumas.
Taigi turime sąlygas užbaigti šeimos medicinos reformą, kurią įgyvendinus šeimos medicinos paslaugas teiks tik šeimos gydytojai, o su jais kartu PAASP paslaugas teikę gydytojai specialistai teiks specializuotas paslaugas pagal atitinkamoje medicinos normoje nustatytą savo kompetenciją.
12. Šeimos gydytojo komandos stiprinimas. Siekiant gerinti PAASP paslaugų prieinamumą bei mažinti šeimos gydytojams administracinę naštą atsisakant jiems nebūdingų funkcijų vykdymo, numatoma, kad šias paslaugas pagal kompetenciją kartu teiktų visa šeimos gydytojo komanda, t. y. šeimos gydytojas kartu su slaugytoju, akušeriu, kineziterapeutu, slaugytojo padėjėju, gyvensenos medicinos specialistu, socialiniu darbuotoju, t. y. šeimos gydytojas galėtų daugiau laiko ir dėmesio skirti tik jo kompetencijos reikalaujančioms PAASP paslaugoms teikti. Tokia šeimos gydytojo komandos sudėtis buvo patvirtinta 2018 m. (Lietuvos Respublikos sveikatos apsaugos ministro 2005 m. gruodžio 5 d. įsakymas Nr. V-943 „Dėl Pirminės ambulatorinės asmens sveikatos priežiūros paslaugų teikimo organizavimo ir šių paslaugų išlaidų apmokėjimo tvarkos aprašo tvirtinimo“).
2021 m. atlikus savivaldybių administracijų apklausą, nustatyta, kad visose šeimos gydytojų komandose dirba tik slaugytojos (vidutiniškai vienam šeimos gydytojui tenka 2,1 kitų komandos narių, iš jų – 1,7 etato slaugytojos). Kiti komandos nariai įdarbinami rečiau, ypač trūksta socialinių darbuotojų, kineziterapeutų, o gyvensenos medicinos specialistai buvo įdarbinti tik 2 savivaldybėse. Pažymėtina, kad gyvensenos medicinos specialistų vaidmuo šeimos gydytojo komandoje didėja, per 2022 m. 7 PASPĮ įdarbino 16 gyvensenos medicinos specialistų 9 etatų krūviu.
Nėščiųjų ir vaikų sveikatos priežiūros paslaugų srityje yra didelis atotrūkis tarp ambulatorinių ir stacionare teikiamų paslaugų organizavimo, standartizavimo, nepakankamai išnaudojamos šeimos gydytojo komandos nario akušerio kompetencijos. Taip pat nepakankamai išnaudojamos šeimos gydytojo komandos, teikiančios tik ambulatorines paslaugas, galimybės, jos nepanaudojamos paslaugų kokybei gerinti, nėra užtikrintas tinkamas ambulatorinių akušerijos, naujagimių, kūdikių ir vaikų sveikatos priežiūros paslaugų teikimas ir net didėja hospitalizavimo apimtys.
aTaip pat yra nestandartizuotų ir pasikartojančių procesų, kuriuos reikia sureglamentuoti, pritaikant paciento kelio reikalavimams, ir taip pagerinti paslaugų kokybę. Tikslinga ambulatorinių sveikatos priežiūros paslaugų nėščiosioms bei naujagimiams, kūdikiams ir vaikams teikimą organizuoti sukuriant paslaugų teikimo standartus ir detalizuojant juose šeimos gydytojo komandos narių funkcijas.
Rengiami savarankiškai teikiamų ambulatorinių šeimos gydytojo komandos narių teikiamų paslaugų aprašai, kuriuose pagal kiekvieno komandos nario kompetenciją bus reglamentuotas jų teikiamų paslaugų mastas šiose srityse:
· rizikos sveikatai faktorių vertinimo, paciento priskyrimo tam tikrai rizikos grupei, vidutinės ir didelės rizikos grupės pacientų siuntimo pas šeimos gydytoją;
· ankstyvosios ligų diagnostikos ir prevencijos programų vykdymo;
· lėtinėmis ligomis sergančių pacientų stebėsenos ir savalaikio siuntimo pas šeimos gydytoją;
· ūminėmis ir lėtinėmis ligomis sergančių pacientų paruošimo šeimos gydytojo konsultacijai;
· slaugos procedūrų atlikimo;
· funkcinio pajėgumo vertinimo, kineziterapijos paslaugų poreikio vertinimo ir šių paslaugų teikimo;
· šeimos gydytojo komandinių paslaugų (keliomis lėtinėmis neinfekcinėmis ligomis sergančių (toliau – poliligoti pacientai) arba blogai kontroliuojamomis lėtinėmis neinfekcinėmis ligomis sergančių pacientų individualaus stebėsenos plano parengimo ir šio plano vykdymo priežiūros, pagalbos pacientams, organizuojant planinių paslaugų gavimą;
· socialinių poreikių vertinimo ir pagalbos, realizuojant šiuos poreikius;
· medicinos ir kitų dokumentų tvarkymo, komunikacijos su pacientais, socialiniais partneriais ir kita.
VLK duomenimis, 2021 m. santykis tarp šeimos gydytojų ir kitų šeimos medicinos paslaugas teikiančių gydytojų ir tarp kitų šeimos gydytojo komandos narių (ne gydytojų) yra 86 / 14. Siekiama, kad iki 2030 m. šis santykis pasikeistų iki 40 / 60, kai komandos nariai perims daugiau šeimos gydytojo funkcijų.
Vertinant užsienio šalių patirtį, šiuo metu teisės aktais patvirtinta šeimos gydytojo komandos sudėtis vis dar nepakankama, nes nepakanka specialistų informacijai suvesti ir valdyti, pacientams registruoti ir kitiems sveikatos priežiūros specialisto kvalifikacijos nereikalaujantiems veiksmams atlikti. Šiems veiksmams atlikti šeimos gydytojo komandoje būtinas sekretorius (registratorius).
Pilnai nesuformuotos šeimos gydytojo komandos paslaugos nesudaro prielaidų teikti kokybiškas ir prieinamas paslaugas. Vieni komandos nariai (pvz., šeimos gydytojai) turi atlikti jiems nebūdingas funkcijas, kurias galėtų atlikti pagal kompetencijas kiti komandos narys (pvz., slaugytojas, akušeris). Tolygiai paskirstant funkcijas tarp visų komandos narių ir įgalinant juos savarankiškai teikti daugiau paslaugų, tikimasi sinerginio efekto – dėl tolygesnio darbo krūvio pasiskirstymo visų komandos narių paslaugų prieinamumo ir kokybės pagerėjimo. Įvertinus COVID-19 ligos pandemijos metu įgytą patirtį, numatyta pakeisti Slaugos praktikos ir akušerijos praktikos įstatymus, praplečiant slaugytojų ir akušerių kompetenciją išrašyti vaistinius preparatus, kaip tai jiems buvo leista išimties tvarka nepaprastosios padėties metu.
COVID-19 ligos pandemijos patirtis parodė, kad galima įvairiose srityse sumažinti administracinę naštą, kuri trukdo laiku ir kokybiškai teikti sveikatos priežiūros paslaugas. Šeimos gydytojo komandos įgalinimas yra viena iš administracinės naštos mažinimo priemonių (pvz., plėtojamos savarankiškos imunoprofilaktikos paslaugos, bus suteikta teisė slaugytojams ir akušeriams išrašyti ne tik medicinos pagalbos priemones, bet ir pratęsti gydytojo paskirtų vaistinių preparatų paskyrimą ir pan.). Kiekviena naujai kuriama ar atnaujinama šeimos medicinos paslaugų teikimo tvarka bus vertinama administracinės naštos mažinimo aspektu, t. y. siekiama sumažinti ar bent jau nepadidinti pažymų, išrašų iš medicinos dokumentų apimtis ir skaičių, supaprastinti siuntimo sveikatos priežiūros paslaugoms gauti tvarką, plėtoti nuotolines paslaugas, automatizuoti kai kuriuos nedarbingumo pažymėjimų išdavimo procesus.
13. Inovatyvūs ir efektyvūs paslaugų teikimo modeliai. Teikiant šeimos medicinos paslaugas, nepakankamai naudojami inovatyvūs efektyvūs paslaugų teikimo modeliai, todėl mažėja galimybės užtikrinti savalaikę, kokybišką poliligotų pacientų priežiūrą, ir tai lemia aukštus IH rodiklius. Poliligotų pacientų sveikatos priežiūrai įdiegus lanksčius šiuolaikinės vadybos principus, tikimasi, kad šie pacientai laiku ir tinkamai gaus visas reikiamas paslaugas efektyviausiu ir finansiškai naudingiausiu būdu. Planuojama nacionaliniu mastu išplėtoti darbo organizavimo metodą atvejo vadybą, prieš tai išbandžius kaip bandomąjį modelį. Įdiegiant poliligotų pacientų sveikatos priežiūros modelius nacionaliniu mastu, proveržio tikimasi iš atvejo vadybininko (koordinatoriaus) dalyvavimo šeimos gydytojo komandos darbe.
Atvejo vadyba nacionaliniu mastu bus plėtojama ir pacientų keliui koordinuoti, įdiegus šeimų lankymo, teikiant ankstyvosios intervencijos paslaugas, modelį, bei kitoms pacientų grupėms, kurių sveikatos priežiūros paslaugos kainuoja brangiausiai.
Nuotolinis pacientų konsultavimas, teikiant siauros apimties šeimos gydytojo komandos paslaugas, įteisintas dar 2018 m. pradžioje ir nuolat plėtotas valstybės lygio ekstremaliosios situacijos laikotarpiu. Nuotolinių konsultacijų teikimas labai pasiteisino ir pagerino pirminių ambulatorinių paslaugų (šeimos medicinos, pirminės psichikos sveikatos priežiūros) prieinamumą ir pasibaigus valstybės lygio ekstremaliajai situacijai ir karantinui dėl COVID-19 ligos.
Nuo 2021 m. sausio 1 d. įsigaliojus Nuotolinių gydytojo ir šeimos gydytojo komandos nario konsultacijų pacientui ir gydytojo konsultacijų gydytojui teikimo ir jų išlaidų apmokėjimo Privalomojo sveikatos draudimo fondo biudžeto lėšomis tvarkos aprašui, patvirtintam Lietuvos Respublikos sveikatos apsaugos ministro 2020 m. lapkričio 10 d. įsakymu Nr. V-2569 „Dėl nuotolinių gydytojo ir šeimos gydytojo komandos nario konsultacijų pacientui ir gydytojo konsultacijų gydytojui teikimo ir jų išlaidų apmokėjimo Privalomojo sveikatos draudimo fondo biudžeto lėšomis tvarkos aprašo patvirtinimo“, teikiamos nuotolinės konsultacijos. VLK pateiktais duomenimis, 2019–2021 m. laikotarpiu nuotolinių paslaugų dėka pavyko kompensuoti dėl COVID-19 ligos (koronaviruso infekcijos) pandemijos apribotą kontaktinių paslaugų teikimą. Taigi labai svarbu užtikrinti saugų ir kokybišką nuotolinių konsultacijų teikimą, ypač teikiant paslaugas vaizdo režimu, paciento sveikatos būklės stebėjimą nuotoliniu būdų, nuotolinių gydytojo gydytojui konsultacijų teikimą, įdiegti nuotolines slaugos ir kitų sveikatos priežiūros specialistų konsultacijas.
Šeimos medicinos paslaugų plėtrą paskatintų ir kitos inovatyvios paslaugų teikimo formos, pvz., farmacinės rūpybos paslaugos, telemedicinos, nuotolinės pacientų būklės stebėsenos priemonių diegimas ir kitos informacinės technologijos.
14. Efektyvesnis apmokėjimo už PAASP paslaugas modelis. Šiuo metu veikiantį PAASP paslaugų išlaidų apmokėjimo PSDF biudžeto lėšomis modelį siekiama persvarstyti iš esmės. Numatoma, kad ne tik didėtų skiriamos lėšos, bet ir finansavimas skatintų siekti geresnių prisirašiusių gyventojų sveikatos rezultatų. 2018–2021 m. laikotarpiu apmokėjimas už visas PAASP paslaugas iš PSDF biudžeto nuosekliai augo nuo 201 mln. eurų iki 336 mln. eurų. Bazinis mokėjimas už prisirašiusius asmenis 2021 m. sudarė apie 67,5 proc., už gerus darbo rezultatus – 13,4 proc. skatinamieji priedai – 12,9 proc., papildomi mokėjimai už prisirašiusius gyventojus (už kaimo gyventojus, neįgaliuosius, už įgytą akreditaciją, už šeimos gydytojo teikiamas paslaugas) – 6,2 proc. Nors 2021 m. buvo persvarstyta ir pakeista gerų darbo rezultatų skaičiavimo tvarka, patys gerų darbo rezultatų rodikliai iš esmės nebuvo pakeisti; ilgėjantis paslaugų, už kurias mokamas skatinamasis priedas, sąrašas fragmentuoja apmokėjimo sistemą, didina administracinę naštą.
Šeimos gydytojo paslaugų prieinamumui gerinti numatoma skirti papildomų PSDF biudžeto lėšų komandos ir jų teikiamų savarankiškų paslaugų plėtrai. Išlaisvinus šeimos gydytoją nuo jam nebūdingų funkcijų, kurias gali pagal kompetenciją atlikti kiti komandos nariai ar administruojantis personalas, gydytojas galės daugiau laiko skirti klinikiniam darbui.
Lietuvos diabeto asociacijos atlikta pacientų apklausa parodė, kad pacientui labai svarbus savalaikis ir visavertis laboratorinis ištyrimas, bet laboratoriniai tyrimai atliekami kasmet tik 61–83 proc. sergančiųjų. Siekiant pagerinti šeimos gydytojo skiriamų laboratorinių tyrimų prieinamumą, numatoma sukurti informacinę laboratorinių tyrimų apskaitos sistemą ir jos duomenų analizės pagrindu parengti apmokėjimo už šeimos gydytojo skiriamus tyrimus tvarką.
![]()